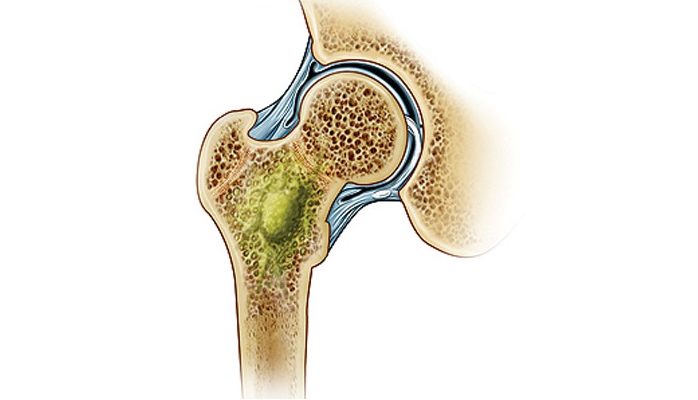
Остеомиелит: симптомы и лечение
Название такого заболевания, как остеомиелит, в переводе с греческого дословно обозначает «воспаление костного мозга». Однако, в современной медицине под этой патологией подразумевают гнойно-воспалительное поражение всех структур кости и окружающих ее мягких тканей, вызванное каким-либо инфекционным агентом. Характерно, что при остеомиелите в патологический процесс может вовлекаться практически любая кость человеческого организма. Но все же в значительном числе случаев поражаются длинные трубчатые кости.
Этот термин был предложен еще в XIX веке для обозначения гнойных осложнений, часто возникавших после перелома костей. В дальнейшем так стали называть все гнойно-воспалительные поражения костной ткани, вне зависимости от их происхождения.
Остеомиелит – это такая патология, которая отличается различным течением: от бессимптомного до молниеносного с развитием тяжелых септических осложнений. Чаще болеют мужчины, а также – дети и люди пожилого возраста.
Содержание
Причины

Непосредственной причиной возникновения гнойного поражения костной ткани является инфекция. Наиболее часто – это бактерии. Они могут поражать кость как в виде монокультуры, так и в ассоциациях (несколько разновидностей одновременно).
Более, чем 90% случаев остеомиелита обусловлено золотистым стафилококком. Помимо этого, в качестве инфекционного агента могут выступать:
- Гемолитический стрептококк.
- Синегнойная или кишечная палочка.
- Протей.
- Специфическая инфекция (к примеру, микобактерии туберкулеза или бледная спирохета) и некоторые другие микроорганизмы.
Как видно из вышесказанного, гнойные процессы в костной ткани в большинстве случаев вызываются неспецифической инфекцией, которая обычно составляет условно-патогенную флору человеческого организма. Для реализации патогенных свойств таких микроорганизмов необходимы благоприятные для этого условия. Следовательно, предрасполагающими причинами остеомиелита могут быть:
- Сенсибилизация (аллергические заболевания или состояния).
- Снижение общей резистентности организма, например, после травм, перенесенных острых инфекционных болезней, при обострении хронической соматической патологии. Огромную роль играет стресс.
- Истощение, голодание, гипо- и авитаминоз.
- Присутствие очагов хронической или скрытой инфекции – аденоидит, тонзиллит, глубокий кариес, гнойничковые заболевания кожи и т. д.
Следует еще раз подчеркнуть, что гнойно-воспалительный процесс в костной ткани развивается только при сочетании наличия инфекционного агента с предрасполагающими факторами.
Механизм развития
Все еще нет единого мнения о том, каким же именно образом начинает развиваться воспалительный процесс в кости. В настоящее время существует несколько независимых теорий, объясняющих процесс зарождения инфекционного воспаления в костной ткани. Самыми актуальными из которых являются:
- Сосудистая. Костные капилляры образуют хорошо развитую сосудистую сеть, однако это способствует снижению общей скорости кровотока в них. При наличии бактерий в кровяном русле они оседают на костной ткани с последующим формированием остеомиелита.
- Аллергическая. Суть этой теории в том, что сенсибилизация организма провоцирует развитие асептического воспаления и отека в околососудистой клетчатке при любом травматическом воздействии. Далее происходит сдавление сосудов, ухудшение кровообращения с прогрессированием отека. Попадание микроорганизмов в такой очаг вызывает гнойно-воспалительное поражение.
- Нервно-рефлекторная. Любое нервное напряжение провоцирует спазм сосудов с последующим нарушением кровообращения и развитием очагов некроза в кости. Присоединение бактериальной инфекции ведет к развитию заболевания.
Дальнейшее течение заболевания типично: патогенная микрофлора начинает активно размножаться в костномозговом канале с формированием воспаления и гноеобразованием. При этом повышается внутрикостное давление. Дальнейшее распространение гноя может производиться несколькими путями:
- В направлении эпифиза (окончания кости) с последующим прорывом в полость сустава и возникновением гнойного артрита.
- В надкостницу. Это сопровождается ее отслойкой и частым формированием свищей (выход гнойных масс на поверхность кожи через все мягкие ткани, которые окружают воспалительный костный очаг).
- На все структуры кости. Формируется околокостная флегмона с последующим расплавлением окружающих тканей, появлением спаек, контрактур, отека костного мозга.
- Генерализация с поражением других костей, внутренних органов и развитием сепсиса.
Считается, что прорыв гноя в сторону эпифиза или надкостницы является наиболее относительно благоприятным направлением. Генерализация инфекции часто сопровождается развитием системных септических осложнений с нередким летальным исходом.
Классификация
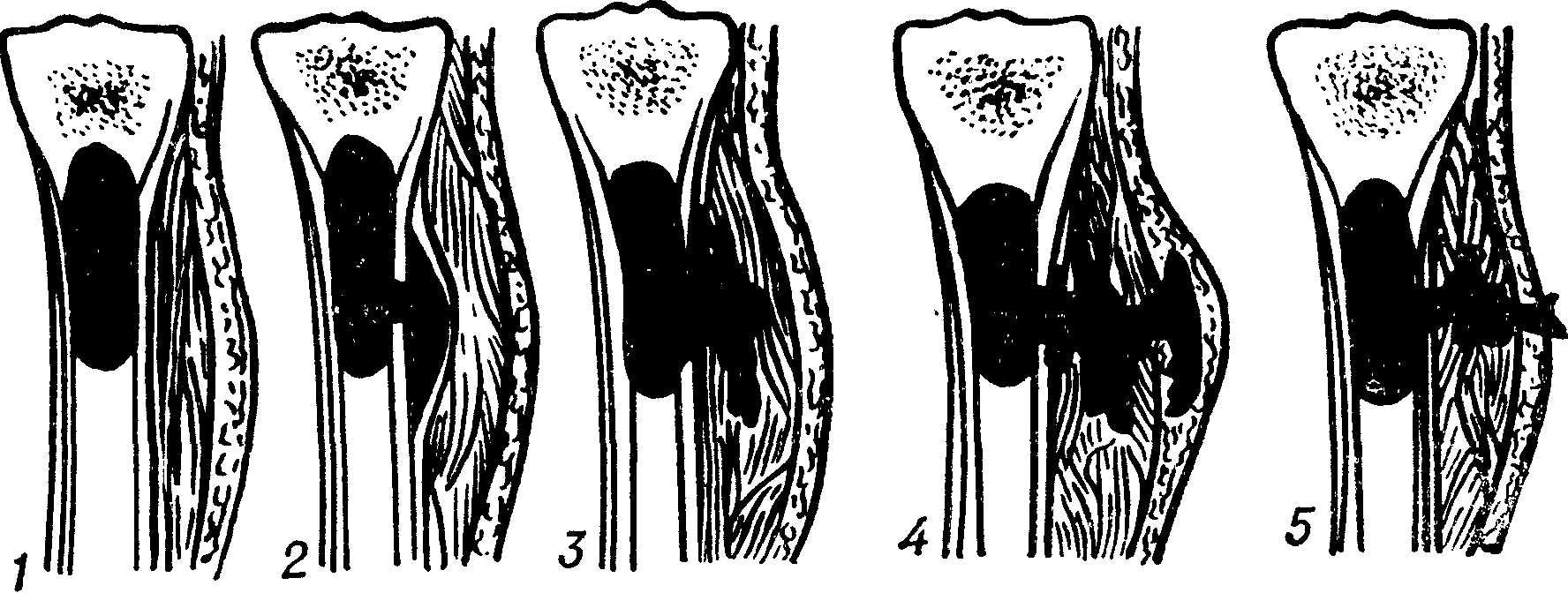
Остеомиелит классифицируется по нескольким признакам.
Прежде всего, в зависимости от разновидности инфекционного возбудителя, он может быть:
- Специфический (к примеру, туберкулезный, сифилитический, бруцеллезный).
- Неспецифический.
Проникновение патогенных микроорганизмов в костную ткань может реализовываться различными путями. Следовательно, остеомиелит бывает:
- Эндогенный.
- Экзогенный.
При эндогенной природе заболевания инфекционный возбудитель распространяется из удаленного воспалительного очага в кость с током крови, например, при фурункулезе, кариесе, тонзиллите, синусите. Иначе такой остеомиелит называют гематогенным.
Экзогенный остеомиелит обусловлен попаданием инфекции из окружающей среды. Он бывает:
- Послеоперационный (как осложнение после оперативных вмешательств на суставах и костях, использовании спиц, пластин и других приспособлений).
- Посттравматический – обычно при открытых переломах костей.
- Огнестрельный.
- Контактный – распространение воспалительного процесса непосредственно с тканей, которые окружают кость.
Отдельно выделяют атипичные формы остеомиелита (альбуминозный Оллье, склерозирующий Гарре, абсцесс Броди и другие).
По характеру течения остеомиелит бывает острым и хроническим. Однако, не всегда хронизации воспалительного процесса предшествует острая форма. При некоторых инфекционных заболеваниях, например, сифилисе или туберкулезе, остеомиелит изначально принимает первично-хроническое течение.
Острый
Выраженность симптомов острой формы заболевания прямо зависит от разнообразных факторов, к которым относятся:
- Вирулентность возбудителя.
- Состояние общей резистентности организма.
- Путь проникновения инфекции.
- Локализация патологического процесса.
- Обширность повреждения кости и/или окружающих ее мягких тканей.
- Возраст больного.
- Наличие осложнений и сопутствующей патологии и т. п.
Острый остеомиелит может протекать в местной или генерализованной форме. При ранней диагностике длительность заболевания обычно ограничивается сроком до 90 дней.
Важно начинать лечение острой формы остеомиелита на протяжении суток после манифестации заболевания.
Гематогенный
Проникновение инфекции с током крови, как причина возникновения остеомиелита, обычно встречается в детском возрасте. При этом более, чем треть заболевших – дети первых лет жизни. У взрослых такой тип заболевания встречается крайне редко. При этом большинство врачей считают, что острая форма гематогенного остеомиелита во взрослом возрасте скорее является рецидивом недуга, перенесенного в детстве.
При таком пути распространения инфекции обычно поражаются крупные трубчатые кости нижних конечностей – бедренная и большеберцовая. Нередко воспалению подвергаются несколько костей.
Местная (очаговая) форма
При этом типе течения гематогенного остеомиелита на первый план выступают локальные симптомы, свидетельствующие о гнойном поражении кости и окружающих ее мягких тканей. Общее состояние больного бывает средней тяжести или даже удовлетворительным.
Начинается болезнь обычно остро – отмечается озноб, недомогание, слабость, увеличение температуры до субфебрильных цифр. Практически одновременно появляются местные симптомы, ведущим из которых является локализованная боль в проекции пораженной кости.
При таком варианте течения болезни симптомы интоксикации иногда могут вообще отсутствовать либо быть слабовыраженными.
Характеристика местных симптомов гематогенного остеомиелита:
- Острая интенсивная боль в пораженной кости. Характер боли чаще всего сверлящий, рвущий, распирающий.
- Четкая локализация боли. Вопреки тому, что больные достаточно часто жалуются на болевые ощущения во всей конечности, пальпаторно можно определить наибольшую болезненность именно над очагом поражения.
- Существенное ограничение движений в суставах, близлежащих к патологическому очагу. Малейшие движения причиняют резкую боль. Больной нередко вынужден принимать вынужденную позу для облегчения болевых ощущений.
- Уменьшение интенсивности боли после прорыва гноя в близлежащие структуры.
- Появление нарастающей отечности мягких тканей в области поражения примерно со вторых-третьих суток от манифестации болезни. Кожные покровы в этой зоне краснеют и горячие на ощупь. При выраженном отеке кожа «лоснится», сосудистый рисунок усилен.
- Приблизительно к окончанию первой недели от начала развития болезни в мягких тканях появляется плотный инфильтрат, который достаточно быстро увеличивается. Со временем определяется флюктуация и другие симптомы, указывающие на гнойное расплавление окружающих структур (например, сустава или мягких тканей).
Иногда местные симптомы могут быть выражены неярко, что способствует поздней диагностике и запаздыванию с лечением заболевания. Это может приводить к хронизации патологического процесса.
Генерализованная форма
При высокой вирулентности патогенной микрофлоры и низкой резистентности организма может развиваться генерализованный (септико-пиемический) тип течения острого гематогенного остеомиелита. Болезнь имеет острое начало, а ведущими являются выраженные симптомы интоксикации:
- Увеличение температуры тела до высоких значений.
- Судороги.
- Сильная головная боль.
- Резкая слабость, обмороки.
- Озноб.
- Повторяющиеся рвота и понос.
Местные симптомы проявляются острой болью и отеком пораженной области.
При такой форме болезни достаточно часто отмечается гнойное поражение нескольких костей, а также – внутренних органов (например, легких, сердца, мозговых оболочек и т. д.).
Иногда септико-пиемическая форма остеомиелита осложняется быстрым развитием септического шока. При этом говорят о молниеносной (токсической или адинамической) форме гематогенного остеомиелита. Состояние заболевшего резко ухудшается, артериальное давление снижается до критических цифр, возникает тахикардия, поверхностные и частые дыхательные движения. Кожа приобретает землисто-серый оттенок, холодная на ощупь, могут появляться высыпания (геморрагии). Нередко сознание больного помрачается вплоть до его потери. Развивается олигоурия с переходом в анурию. При исследовании выявляется увеличение печени и селезенки, нарушение нормального функционирования практически всех жизненно важных органов.
Это состояние является критическим и требует экстренного проведения реанимационных мероприятий.
Экзогенный
При проникновении инфекции в костную ткань из окружающей среды течение заболевания определяется такими факторами:
- Вид и количество проникшего инфекционного возбудителя.
- Состояние иммунной системы.
- Характер и обширность повреждения кости.
Важно отметить, что при этом виде остеомиелита крайне редко наблюдаются генерализованные формы. Обычно заболевание носит очаговый характер, при котором общее состояние заболевшего страдает мало. Типичными являются симптомы местного гнойного процесса: боль, наличие экссудата, ограничение движений и другие.
Отдельный вопрос – это остеомиелит, спровоцированный огнестрельным ранением. Такие травмы практически всегда сопровождаются обширным повреждением и раздроблением тканей с массивным обсеменением бактериальной флорой. Это способствует быстрому формированию гнойно-воспалительных очагов в поврежденных тканях, а при частом сопутствующем снижении резистентности организма – и генерализации инфекционного процесса.
При экзогенном пути проникновения инфекции обычно присутствует открытая рана, изменение состояния которой помогает в диагностировании остеомиелита (отечность, гиперемия краев, гнилостное или гнойное отделяемое и другие признаки).
Хронический
Приблизительно у трети больных с острая форма остеомиелита переходит в хроническую. Такое возникает обычно в том случае, когда процессы разрушения костной ткани превалируют над ее восстановлением. Помимо этого, первично-хроническое течение имеют и атипические виды остеомиелита.
Заболевание приобретает волнообразное течение, в котором обострения сменяются фазами ремиссии (иногда – довольно продолжительными).
Вне обострения самочувствие больного остается удовлетворительным. Боли приобретают невыраженный ноющий характер или вообще прекращаются.
Обострение недуга часто напоминает течение острой фазы: появляются выраженные боли в пораженной кости, увеличивается температура тела, нередко сопровождающаяся симптомами интоксикации.
Помимо этого, к специфическим признакам хронического течения остеомиелита относят:
- Наличие свищей с гнойным или серозным отделяемым. Они могут самостоятельно закрываться или открываться. Частые обострения заболевания провоцируют образование новых свищевых ходов, иногда расположенных на значительном расстоянии от очага воспаления.
- Секвестры. Выявляются на рентгенограммах. Представляют собой омертвевшие фрагменты костной ткани, которые расположены в костномозговом канале. Являются причиной, поддерживающей воспалительный процесс при остеомиелите. Секвестры могут находиться в свободном состоянии или прикрепляться к здоровой костной ткани. У детей секвестры часто самостоятельно рассасываются.
Длительное существование гнойно-воспалительного процесса при остеомиелите часто сопровождается дистрофическими поражениями внутренних органов (сердца, почек, печени).
Диагностика
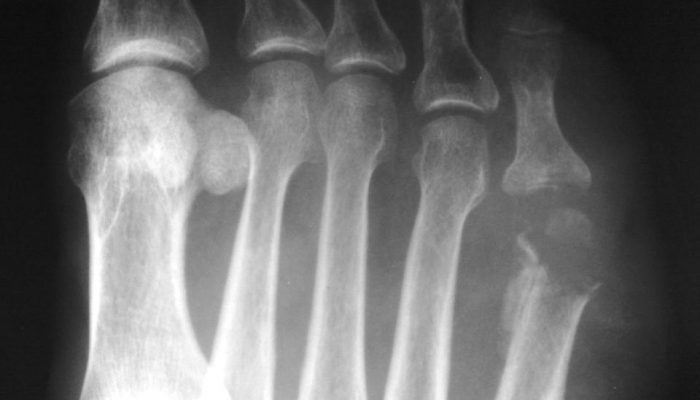
Для подтверждения диагноза выполняется ряд различных исследований. Главными из них являются:
- Рентгенологическое в нескольких проекциях.
- Компьютерная и магнитно-резонансная томография (более современные и точные).
Эти методы исследования позволяют определить локализацию очага гнойного поражения, дифференцировать патологию мягких и костных тканей, диагностировать нежизнеспособные участки и т. д.
Признаки остеомиелита, выявляемые на томограммах и рентгенограммах:
- Сглаживание или исчезновение явного разделения губчатого и компактного вещества кости.
- Выявление очагов разрушения или разрежения костной ткани. Они обычно бывают округлой или овальной конфигурации.
- Изменение толщины и рельефа надкостницы.
- Появление секвестров любой формы и размеров.
Помимо этого, применяется ультразвуковое сканирование (в основном – для диагностики свищевых ходов), радионуклидные исследования, различные лабораторные анализы и другие методы.
Необходимый объем обследования определяет лечащий врач на основании выявленных изменений.
Лечение
Только врач может определить, как лечить остеомиелит правильно у каждого конкретного больного. В любом случае подход к лечению гнойного поражения кости должен быть комплексным. Ведущим и обязательным методом является хирургический.
Помимо этого, в комплекс мер при лечении остеомиелита входят и такие мероприятия:
- Создание неподвижности (иммобилизация) поврежденной кости.
- Сбалансированное диетическое питание.
- Медикаментозная поддержка.
- Методы физиотерапевтического лечения.
- Местная терапия.
Лечение остеомиелита всегда проводят в стационарных условиях хирургического профиля.
Медикаментозное
Действие лекарственных препаратов, применяемых для лечения всех форм остеомиелита, направлено на такие основные факторы:
- Полная элиминация (уничтожение) патогенного инфекционного агента.
- Коррекция нарушенного функционирования органов и систем.
С целью уничтожения инфекционного возбудителя назначаются различные группы антибактериальных препаратов для системного и местного применения. При этом крайне важно учитывать вид микроорганизма, вызвавшего гнойное поражение кости (определяется при бактериологическом посеве содержимого патологического очага), и его чувствительность к назначаемому антибиотику.
Помимо антибактериальных препаратов, в лечении остеомиелита применяют и другие средства симптоматического лечения:
- Детоксикационная и инфузионная терапия.
- Обезболивающие.
- Жаропонижающие.
- Иммуномодуляторы.
- Сердечные препараты, протеолитические ферменты, витаминотерапия и т. п.
В некоторых случаях требуется назначение плазмафереза, гемодиализа и других обменных или мембранных технологий с целью детоксикации.
Хирургическое
Как уже было отмечено, хирургическое воздействие на очаг гнойно-воспалительного поражения кости является обязательным при лечении любых форм остеомиелита. Операция должна проводиться на фоне массивной антибактериальной и детоксикационной терапии (особенно, при острой форме заболевания).
Существует множество методик оперативного воздействия с целью лечения остеомиелита, некоторые из них приобрели уже лишь историческую ценность. Выбор конкретной методики зависит от множества факторов (форма заболевания, локализация гнойно-воспалительного очага, возраст пациента и т. д.).
Наиболее известны такие методики хирургического лечения острой стадии остеомиелита:
- Трепанация кости.
- Фрезовая остеотрепанация.
- Периостотомия (сейчас практически не производится ввиду низкой эффективности).
- Круговая поднадкостничная резекция.
- Пункционное лечение – используется также и в диагностике (например, для получения экссудата для последующего анализа).
- Методы декомпрессивной остеоперфорации.
В процессе операции производится удаление гноя и некротических масс, промывание костной полости с последующим местным введением антибиотиков.
терапия Хронической формы
Для немедленного оперативного лечения хронического остеомиелита есть определенные показания:
- Рецидивирующее течение заболевания.
- Длительно незаживающие свищи.
- Выявленные секвестры любых размеров и локализации.
- Наличие остеомиелитических полостей, «карманов» в мягких тканях.
- Атипические формы.
В зависимости от фазы воспалительного процесса, а также – типа изменений в костной ткани и окружающих структур, существует два типа хирургических вмешательств:
- Паллиативные – секвестрэктомия, иссечение свищевых ходов, вскрытие остеомиелитической флегмоны.
- Радикальные – секвестрнекрэктомия, продольная резекция кости в пределах неизмененной ткани.
В крайних случаях производится ампутация конечности.
Физиотерапия
Лечение физическими факторами наиболее эффективно при хронической форме заболевания. Назначение методов физиотерапевтического воздействия в острой фазе должно осуществляться после купирования симптомов интоксикации и полного удаления гноя из кости. Хорошие результаты дает применение физиотерапии в послеоперационном периоде.
Наиболее часто применяют такие методы:
- Электрофорез с лекарственными препаратами.
- Магнитотерапия.
- Лазерное и ультрафиолетовое облучение.
- УВЧ.
- Озокерито- и парафинолечение.
- Лечебные ванны.
- Грязелечение.
Обязательно проведение лечебной физкультуры под руководством специалиста.
Последствия
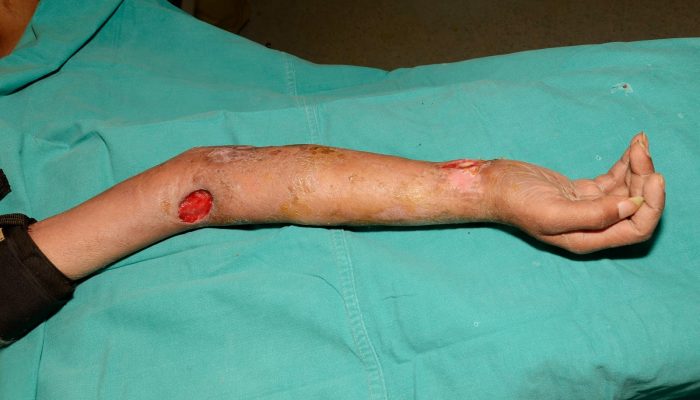
Острая форма остеомиелита может приводить к развитию системных септических осложнений: почечной и печеночной недостаточности, инфекционному эндокардиту, пневмонии. Эти состояния значительно отягощают течение заболевания и заметно ухудшают прогноз.
Хроническое течение этой патологии провоцирует развитие выраженных деформирующих и склерозирующих изменений в пораженных костях и окружающих их тканях. Примерами таких изменений могут быть:
- Образование ложного сустава.
- Возникновение патологического перелома или вывиха кости.
- Формирование анкилоза и контрактур.
- Видимая деформация кости.
- Нарушение нормального развития и роста костной ткани и конечности в целом.
- Малигнизация свищевых стенок.
Нередко длительное течение остеомиелита приводит к инвалидизации.