Тромбоз воротных (портальных) вен печени: код по МКБ-10, причины, симптомы и лечение
В сравнении с прошлым десятилетием смертность от тромбоза воротной вены существенно снизилась. Но заболевание в тяжёлом течении по-прежнему оставляет серьёзные вторичные последствия.
Чтобы не пропустить тревожные первые признаки, о тромбозе печёночных вен стоит узнать заранее.
Содержание
Суть заболевания и код по МКБ-10
Частичная или полная закупорка кровяными сгустками просвета в печёночных сосудах образует тромбоз портальной (воротной) печёночной вены (ТВВ).
Патология подразумевает закупорку как непосредственно вены, так и её основных ветвей, что приводит к серьёзным нарушениям кровообращения во всей портальной системе печени. Как следствие, возникают вторичные и не менее тяжёлые нарушения в сердечно-сосудистой сфере.
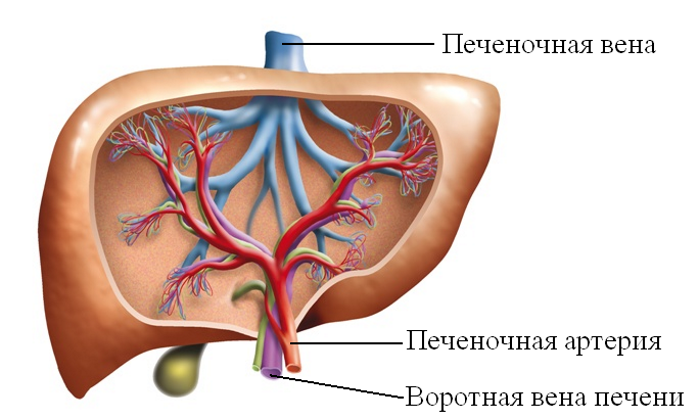
Воротная вена сформирована из вен желудка, селезёнки, кишечника и поджелудочной железы. Из этих органов в печень поступает венозная кровь, после чего попадает в нижнюю полую вену. Таким образом этот крупнейший сосуд обеспечивает до 75% всего кровоснабжения печени.

Перекрытый сгустком венозный просвет приводит к некрозу печёночной ткани в области поражения, портальной гипертензии и расширению вен пищевода. Заболевание чаще всего является осложнением печёночных патологий на терминальной стадии.
В МКБ-10 тромбозу портальной вены присвоен код I81.
Классификация
В зависимости от степени закупорки и её протяжённости в подвздошных сосудах тромбоз воротной вены классифицирован по четырём стадиям.
- 1 стадия — просвет вены заблокирован незначительно, до 50%.
- 2 стадия — просвет заблокирован более чем наполовину вплоть до полной закупорки.
- 3 стадия — полная окклюзия воротной вены и проксимальной части брыжеечной вены.
- 4 стадия — полный тромбоз воротной вены и дистальной части брыжеечной.
Причины тромба в портальной вене
Развитие тромбоза воротных вен провоцируют одновременные патологические процессы и в печени, и в системе свёртываемости крови. В результате спусковым механизмом выступает большое количество первичных заболеваний и нарушений:
- сепсис пупочной ранки вследствие катетеризации пупочной вены у новорождённых;
- портальная гипертензия;
- трансплантация печени;
- красная волчанка;
- травмы брюшной полости;
- цирроз печени на фоне сниженного кровотока в портальной системе и перипортального фиброза;
- злокачественная опухоль в печени, которая сдавливает портальную вену
- панкреатит и холецистит;
- внутрибрюшной сепсис, вызванный аппендицитом или дивертикулитом;
- операции на органах ЖКТ;
- наследственная предрасположенность;
- туберкулёзный лимфаденит;
- хронический миелолейкоз — аномально повышенный уровень лейкоцитов;
- первичный миелофиброз — рубцевание костного мозга;
- эссенциальная тромбоцитемия — патологически высокий уровень тромбоцитов;
- мутация Лейден — мутация гена фактора V свёртывания крови;
- дефект протромбина — фактор свёртывания II;
- синдром АФС (антифосфолипидных антител);
- дефицит антитромбина, а также — протеинов С и S;
- продолжительный приём оральных контрацептивов;
- беременность и послеродовой период;
- язва двенадцатиперстной кишки;
- внутрипечёночное портосистемное шунтирование.
Кроме этого, в немалой степени способствуют закупорке хроническая сердечная недостаточность и гнойное воспаление портальной вены.
Симптомы тромбоза воротной вены
Проявление клинических признаков при тромбозе индивидуально, и всегда зависит от скорости прогрессирования симптоматики, протяжённости тромбоза и тяжести основного заболевания.
Хроническое течение тромбоза нередко проходит совсем бессимптомно. Это обусловлено запуском двух компенсаторных механизмов в ответ на обструкцию вены. Действие первого заключается в расслаблении гладкой мускулатуры вены и расширении её просвета (вазодилатации). А суть второго механизма заключена в стремительном развитии обходных путей для кровотока — коллатералей.
 Спустя время у пациента могут появиться несколько жалоб, которые заключаются в частой тошноте, запорах и примесях крови в кале, периодических болях в области правого подреберья. При пальпации на осмотре или УЗИ отмечается увеличенный объём селезёнки.
Спустя время у пациента могут появиться несколько жалоб, которые заключаются в частой тошноте, запорах и примесях крови в кале, периодических болях в области правого подреберья. При пальпации на осмотре или УЗИ отмечается увеличенный объём селезёнки.
Но о том, что произошла острая обструкция вены, можно узнать по:
- резкой и сильной боли в животе, коликам;
- внезапно повышенной температуре;
- сильной тошноте и последующей рвоте с кровью;
В отдельных случаях открывается ректальное кровотечение.
Диагностика
Наличие типичной для ТВВ симптоматики требует безотлагательного визита к врачу. В первую очередь свои жалобы необходимо изложить терапевту. При подтверждении подозрений на проблемы с кровообращением печени дальнейшее лечение проходит у флеболога и сосудистого хирурга.
Какие-либо лабораторные исследования в этом случае крайне малоинформативны. Показатели печёночных проб будут в пределах нормы. Поэтому чтобы обнаружить отсутствие кровотока в венозном просвете, проводят допплерсонографию.
Многочисленные коллатерали и ретроградный ток крови подтверждают наличие тромба. А компьютерная томография с контрастированием или МРТ не только подтвердят ТВВ, но и выявят его первопричину.
При повышенной температуре на фоне острого ТВВ необходим бакпосев крови на септический пилефлебит — гнойный тромбофлебит портальной вены и её ответвлений.
Лечение тромбоза вен печени
Лечение тромбоза печёночной вены базируется на:
- предотвращении дальнейшего распространения тромба в брыжеечные вены;
- извлечении тромба и восстановление полноценного кровотока в вене;
- терапии осложнений, произошедших в результате портальной гипертензии.
Консервативное
 Всем пациентам, вне зависимости от хронической или острой формы заболевания, необходимо лечение антикоагулянтами. Но в случае острой обструкции введение препаратов особенно актуально в течение первого месяца с момента начала симптомов.
Всем пациентам, вне зависимости от хронической или острой формы заболевания, необходимо лечение антикоагулянтами. Но в случае острой обструкции введение препаратов особенно актуально в течение первого месяца с момента начала симптомов.
В большинстве случаев с этой целью используют внутривенные или подкожные инъекции Гепарина с дальнейшим переходом на пероральные антикоагулянты. Из этой группы также используют Аценокумарол, Фраксипарин, Фениндион, Синкумар или Неодикумарин. Лечение продолжается от 2 до 3 недель, но общий курс составляет от 3 месяцев до полугода.
Постепенное лизирование (растворение) тромба достигается под воздействием внутривенного введения тромболитиков — Стрептокиназы, Урокиназы и активатора плазминогена.
Для снижения объёма циркулирующей крови нередко актуальны препараты со слабительным эффектом. А витаминные комплексы улучшат печёночный метаболизм.
При подозрениях на септический пилефлебит пациенту незамедлительно назначаются антибиотики.
Хирургическое
Необходимость в хирургическом вмешательстве возникает в случае неэффективности медикаментов в первые 72 часа от начала симптомов острого ТВВ. Важнейшей задачей в этом случае является экстренное восстановление нарушенного кровотока.
С этой целью или устанавливаются специальные протезы сосудов, или же взаимосвязь повреждённой вены с другими создаётся искусственным образом. В каждом конкретном случае подбирается наиболее оптимальный вариант экстренного вмешательства.
- Протезирование актуально при закупорке селезёночной вены. Протез устанавливают между нижней полой веной и верхней брыжеечной.
- Широко распространён метод спленоренального шунтирования. Это позволяет на продолжительный срок снизить давление в портальной системе, минимизируя риски энцефалопатии.
- Минимальное количество осложнений в послеоперационный период наблюдается вследствие проведенного трансъюгулярного внутрипечёночного портосистемного шунтирования (ТВПШ).
- Традиционная тромбоэктомия нередко приводит к повторным закупоркам и даже летальным исходам. В связи с этим подобную методику заменяют механической тромбоэктомией, которую проводят путём подкожного трансгепатического доступа. Такая операция актуальна для ТВВ, диагностированного не позднее 1 месяца от начала первых симптомов.
Если же после медикаментозной либо хирургической терапии так и не наступает требуемый результат, тромбоз воротной вены является показанием для трансплантации печени.
Прогнозы и осложнения
 Портальная гипертензия, которая развивается на фоне тромбоза, чрезвычайно опасна кровотечениями из варикозно расширенных вен желудка и пищевода. Это наиболее тяжёлое вероятное осложнение. А при вторичном тромбозе в брыжеечной вене хронический ТВВ со временем может привести к ишемии и инфаркту кишечника.
Портальная гипертензия, которая развивается на фоне тромбоза, чрезвычайно опасна кровотечениями из варикозно расширенных вен желудка и пищевода. Это наиболее тяжёлое вероятное осложнение. А при вторичном тромбозе в брыжеечной вене хронический ТВВ со временем может привести к ишемии и инфаркту кишечника.
Система вне- и внутрипечёночных желчных протоков пациента страдает от серьёзных нарушений в виде сдавления общего желчного протока крупными коллатералями. На фоне длительного заболевания развивается склероз вен, которые дренируют желчные протоки. У пожилых пациентов это нередко приводит к холециститу, холангиту и желтушному синдрому.
Печёночная кома, абсцесс печени и почечная недостаточность — ещё одна категория тяжёлых последствий ТВВ. Распространение тромбоза на брыжеечную вену в кишечнике в ряде случаев приводит к летальному исходу.
При условии отсутствия цирроза печени и злокачественной опухоли пятилетняя выживаемость достигает 90%.
Синдром Бадда-Киари
Острая форма синдрома иногда развивается на фоне тромбоза портальной вены. Это закупорка печёночных вен в их зоне слияния с нижней полой веной.
Резкая сильная боль в животе или правом подреберье, приступообразная тошнота со рвотой — характерные признаки синдрома. При закупорке полой вены расширяются подкожные вены на теле и отекают конечности.
 Без экстренного вмешательства через несколько дней развивается асцит, почечная недостаточность, в плевральной полости начинается скопление жидкости. К тому же подобная симптоматика сопровождается кровавой рвотой. Нередко такое течение приводит к коме и смерти пациента.
Без экстренного вмешательства через несколько дней развивается асцит, почечная недостаточность, в плевральной полости начинается скопление жидкости. К тому же подобная симптоматика сопровождается кровавой рвотой. Нередко такое течение приводит к коме и смерти пациента.
Лечение заключается в устранении тромба, нормализации кровообращения в печёночных венах и симптоматической терапии. Медикаментозное лечение предполагает незамедлительный приём тромболитиков, антикоагулянтов, глюкокортикостероидов, диуретиков, белковых гидролизатов и препаратов для трофики печёночной ткани.
Если пациент не страдает выраженной печёночной недостаточностью, в качестве экстренной терапии может быть назначен один из видов хирургического лечения:
- балонная дилатация;
- мембранотомия;
- шунтирование;
- протезирование;
- наложение анастомозов;
- трансплантация печени.
Стремительное течение синдрома часто оканчивается смертью пациента. Наиболее благоприятен прогноз для молодых пациентов с низким уровнем креатинина и отсутствием асцита. В остальных случаях полностью излечить заболевание невозможно, даже устранив первичную симптоматику.
Продолжительность жизни в этом случае сильно зависит от первопричины синдрома и возможности её устранения.
Профилактика
Предельно обезопасить себя от тромбоза печёночных вен можно лишь в случае периодического наблюдения у флеболога и максимально здорового образа жизни.
На первом месте в группе риска находятся лица с алкогольной, никотиновой и кофеиновой зависимостью. Минимизировать угрозу заболевания можно полностью отказавшись от подобных вредных привычек.
Оптимальный баланс между отдыхом и физическими нагрузками, сбалансированное правильное питание, кардиогимнастика и стабилизирующие свёртываемость крови препараты помогут долгие годы вести полноценную здоровую жизнь.
Проблемы с сосудами печени требуют немедленной реакции в виде того или иного лечения. Осложнения на фоне тромбоза в портальной системе всё ещё часто приводят к летальному исходу. В большинстве ситуаций своевременное обращение и диагностика помогают избежать необратимых последствий.