Склеродермия: системная, очаговая — лечение, симптомы
Основу развития системной склеродермии (ССД) составляет склеротические и фиброзные поражения соединительной ткани, распространяющиеся на весь организм. Довольно сильно при склеродермии страдает кровеносное русло, поражения сосудов напоминают облитерирующий эндартериит и синдром Рейно. Безудержный, плохо поддающийся терапевтическим воздействиям фиброз является следствием нарушений в образовании коллагена.
К сожалению, на сегодняшний день нельзя с уверенностью утверждать, что медицина точно знает происхождение болезни, многие случаи так и остаются невыясненными. Однако то, что женский пол во много раз «преуспевает» в этом плане – достоверно известно. В общей популяции больных системным заболеванием под названием «склеродермия» женщины имеют долю в 8-10 раз большую, нежели мужчины. У детей склеродермия занимает второе место по частоте встречаемости среди других коллагенозов, в этой возрастной категории также «преуспевают» девочки.
Лечение ССД сложное, комплексное, направленное на угнетение повышенного образования коллагена, подавление аутоиммунных процессов, а также на восстановление (насколько это возможно) утраченных в результате болезни функциональных способностей отдельных органов и целых систем.
Содержание
Почему развивается склеродермия?
Возможно, главным этиологическим фактором является генетика, ведь семейно-генетическая предрасположенность к этой болезни уже установлена? Или пусковым механизмом служит некое неблагоприятное влияние на организм различных вредных факторов вместе или по отдельности? Считают, что немалую роль в формировании патологического процесса могут играть вирусы, профессия (работа при низких температурах, создающая условия для переохлаждений, вибрация), травмы, нейроэндокринная патология, в общем, все, что способствует снижению защитных сил и ослаблению организма.

Патогенетический механизм склеродермии можно представить, взяв в расчет несколько факторов, усиливающих неблагоприятное влияние друг друга. Например:
- Встреча с вирусом на фоне переохлаждения и снижения иммунитета у человека с наследственной предрасположенностью к болезни может привести к повреждению РНК и ДНК, находящихся в клетках (фибробластах), которые синтезируют белок-предшественник коллагена.
- Поврежденные клетки из проколлагена начинают усиленно продуцировать коллаген, что приводит к изменению структуры соединительной ткани.
- Результатом модификации соединительной ткани становятся фиброзные разрастания и склеротические изменения в органах и системах, где эта ткань является основной.
- Параллельно с происходящими изменениями в гликопротеидах основного вещества ткани идет нарушение в системе иммунитета, которая неадекватно реагируя на проникновение вируса, начинает вырабатывать антитела, направленные на собственные антигены (аутоантитела),
- Аутологичные антитела, взаимодействуя с аутологичными антигенами, образуют иммунные комплексы, которые оседают на стенках сосудов микроциркуляторного русла и внутренних органов – формируется иммунный воспалительный процесс, который становится основой болезни и определяет ее богатую клиническую картину.
Наиболее часто при развитии склеродермии на первый план выдвигаются кожные поражения, а потом уже присоединяются патологические изменения внутренних органов – это типичная склеродермия. Для атипичной ССД сначала страдают внутренние органы, в то время как кожа не особенно реагирует на происходящие в организме события. Атипичная форма заболевания удлиняет диагностический поиск, поскольку на первых этапах подозрения нередко падают на другую, похожую по симптоматике, патологию.
Бляшечная и генерализованная
Поражения кожных покровов весьма свойственны для имеющей обширный спектр симптомов склеродермии. Однако кожные изменения не всегда одинаковы по характеру, развитию и распространению, что дает основание выделить формы болезни:
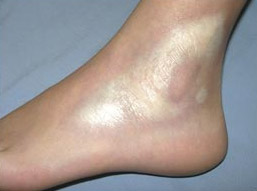
очаговая склеродермия
Кожную форму, которую называют бляшечной, очаговой склеродермией или «морфеа». Для этой формы характерно образование блестящих плоских бляшек слегка желтоватого цвета, заключенных в сиреневатое колечко. Округлые, овальные или вовсе неправильные очаги поражения могут быть вровень с кожей или несколько возвышаться над ней. Вариации размеров бляшки находятся в широких диапазонах, их диаметр может слегка превышать 1 см или приближаться к 30 см. Начав интенсивный рост на первых порах, бляшки на каком-то этапе расти прекращают, теряют сиреневый ободок и превращаются в рубцы белого цвета. В иных случаях очаговая склеродермия с расположением бляшек в форме линии может напоминать давно зажившую рану с образованием рубца, например, оставшегося после удара саблей.
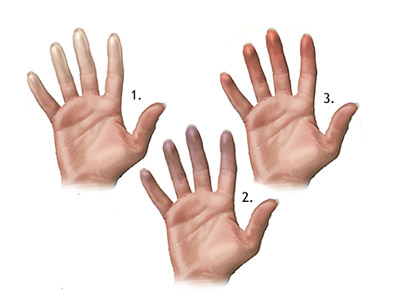
системная склеродермия, признаки синдрома Рейно
Системную форму (диффузную, генерализованную). Для этой формы характерен диффузный плотный отек, который легко отличить от обычного (при надавливании на него — ямка не остается). Пальцы рук при системной склеродермии, как правило, поражаются в числе первых: сначала появляются признаки синдрома Рейно, затем присоединяется отек, а через некоторое время (несколько месяцев) страдания кожных покровов всей кисти и, особенно, пальцев обращают на себя внимание окружающих — кожа стянутая, как будто, деревянная, гладкая, восковидная, с желтоватым оттенком (развитие склеродактилии). Из-за спаянности с нижележащими тканями кожные покровы создают впечатление безжизненности, непослушные пальцы, находящиеся в полусогнутом состоянии, напоминают неплохо изготовленный протез («муляжные пальцы»). Нередко трофические нарушения на тыльной стороне пальцев прогрессируют, формируя язвы, приносящие боль. Расползание патологических изменений (плотного отека) по всей лицевой части черепа очень сильно и, конечно, не в лучшую сторону меняет внешность больного. Вряд можно считать привлекательным «украшенное» телеангиэктазиями маскообразное, почти без мимики, лицо, с узким плохо открывающимся ртом (микростомия), окруженным глубокими морщинами, и нередко — с вывернутыми веками (эктропион). Клинические проявления, сформированные на лице и руках в результате болезни, являются характерными признаками системной склеродермии и объединены названием – акросклероз.
Кроме перечисленных кожных проявлений, которые являются наиболее частыми, при склеродермии возможны и другие поражения кожи:
- Диффузная гиперпигментация, как при болезни Аддисона;
- Ксероз (общая повышенная сухость всех кожных покровов);
- Гипотрихоз (тонкие выпадающие волосы);
- Развитие кальциноза в местах поражения (синдром Тибьержа-Вейссенбаха);
- В иных случаях возможно формирование сухой гангрены.
Кроме жалоб на поражение кожи, на ранней стадии болезни пациенты нередко отмечают, что появились проблемы с глотанием (поперхивания) и слизистыми (снижение количества слюны в ротовой полости, потеря способности плакать слезами), а признаки синдрома Рейно, взяв свое начало в пальцах рук, перекинулись на кисти, стопы, даже губы и язык (онемение).
Склеродермия, отличаясь обилием симптомов и проявлений, все же подчеркивает свой генерализованный характер, поэтому рассчитывать только на бляшечную форму с поражением отдельных участков кожи, не очень-то приходиться. Так или иначе, но втянутыми в патологический процесс, в конечном итоге, оказываются практически все органы и системы.
Диагноз по внешнему виду и жалобам больного
Поставить диагноз в самом начале развития болезни бывает довольно сложно, поскольку на первых порах симптоматика очень сильно напоминает другие патологические состояния. Похожие признаки имеет системная красная волчанка, ревматоидный артрит, дерматомиозит. Наличие одного – единственного симптома вообще дает очень слабую ориентацию в отношении коллагенозов, поэтому нередко воспринимается как болезнь сердца, легких или еще какая-нибудь патология.
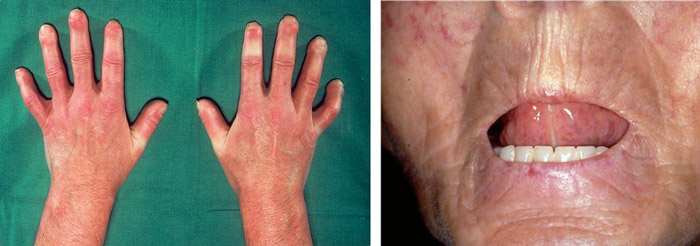
проявления системной склеродермии
В начале диагностического поиска заподозрить ССД помогает характерный для данной патологии портрет больного, на котором явно прослеживается преимущественное поражение кожных покровов и слизистых:
- Отек, уплотнение кожи, атрофия, которая наибольшую выраженность имеет в области лица и кистей;
- Трофические изменения (кожные покровы теряют пигмент, становится выраженным сосудистый рисунок, появляются телеангиэктазии);
- Сыпь (гнойничковая), болезненные язвочки;
- Уплотненная кожа в складку практически не собирается;
- Лицо приобретает маскообразное выражение, мимика существенно обедняется;
- Губы становятся тонкими, обрамляются радиально расположенными морщинами;
- Больной старается лишний раз не открывать рот, поскольку испытывает затруднения при выполнении подобной работы (симптом «кисета»);
- Слизистые ротовой полости и глаз сухие.
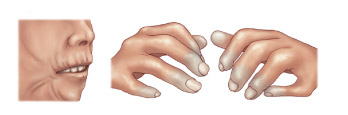 Кроме этого, уже на начальной стадии болезни обращают на себя внимание вазоспастические расстройства (синдром Рейно), которые, помимо отражения на коже лица и губ, легко определяются по потерявшим естественный цвет кистям и стопам, последние становятся абсолютно белыми.
Кроме этого, уже на начальной стадии болезни обращают на себя внимание вазоспастические расстройства (синдром Рейно), которые, помимо отражения на коже лица и губ, легко определяются по потерявшим естественный цвет кистям и стопам, последние становятся абсолютно белыми.
По мере своего развития, болезнь захватывает все новые области, вовлекая в процесс внутренние органы:
- Изменяется форма суставов, развивается синовит с характерными симптомами и довольно интенсивной болезненностью, нарушающей функцию суставов, а также истинный склеродермический полиартрит со свойственными ему изменениями (экссудативно-пролиферативные или фиброзно-индуративные);
- Разрастание межмышечной соединительной ткани ведет к поражению всего мышечного аппарата, развивается фиброзный миозит, нарушающий функциональную деятельность мускулатуры;
- За счет потери мышечной массы отмечается заметное снижение веса пациента;
- Уплотнения, которые на R-грамме расцениваются как кальцинозы, дают довольно сильные болезненные ощущения (чаще всего соли кальция предпочитают задерживаться в мягких тканях пальцев рук);
- С формированием «склеродермической кисти» развивается склеродактилия: пальцы пациента укорачиваются, кончики истончаются, ногти деформируются, рука становится похожей на «птичью лапу» (так ее и называют);
- Постепенно начинают проявляться страдания органов пищеварения: пищевода, желудка, 12-перстной кишки, поэтому такие диагнозы, как эзофагит, дуоденит, синдром нарушенного всасывания, встречаются часто при системной склеродермии;
- Следствием патологического процесса, инициированного развитием системной склеродермии, является также поражение органов дыхательной системы, что чаще всего проявляется пневмонитом, который может иметь разные варианты течения (острый или хронический). При обследовании больного в таких случаях выявляют эмфизему легких и двусторонний базальный пневмосклероз;
- Ведущее место среди поражений внутренних органов занимает сердце (кардиосклероз, увеличение сердца, мерцательная аритмия, формирование недостаточности митрального клапана). Безусловно, развитие патологических изменений в значительной степени влияет и на течение болезни, и на ее исход;
- Почки также не остаются в стороне от захватившего организм патологического процесса и реагируют развитием гломерулонефрита (очагового или диффузного);
- С поражением сосудов микроциркуляторного русла (склеродермическая ангиопатия) связаны и кровоизлияния с некрозом в тканях пальцев, и телеангиэктазии, и, конечно, неоднократно упомянутый выше синдром Рейно;
- Поражения сосудистых стенок, фиброзно-дистрофические изменения, которые дают клинические проявления полиневрита (расстройство рефлексов и чувствительности), рано или поздно сказываются на деятельности центральной нервной системы, то есть, в результате – она поражается тоже.
Таким образом, очевидно, что патологические изменения, характерные ССД, не оставляют здоровым ни один жизненно важный орган. Кроме перечисленных, отмечаются поражения других органов, например, печени с развитием билиарного цирроза или фиброз щитовидной железы, поэтому понятно отношение самих больных к своему состоянию, когда они говорят: «У меня болит все – сердце, почки, легкие…».
Лечение ССД
Лечение системной склеродермии, как отмечалось выше, должно быть комплексным, иначе качество жизни пациента будет желать лучшего. Терапевтические меры при ССД направлены на подавление избыточной продукции коллагена, угнетение активности образуемых в организме иммунных комплексов, повреждающих кровеносные сосуды, а также (по возможности) приведение в норму (или хотя бы повышение работоспособности) пострадавших органов и систем.
Антифиброзное лечение
Основным препаратом, выполняющим задачу подавления развития фиброза, является D-пеницилламин — он разрушает коллаген и угнетает его излишнее образование.
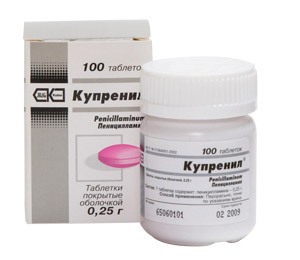 Пеницилламин (купренил, артамин) оказывает влияние на разные звенья системы иммунитета. Доза, способная обеспечить лечебный эффект, составляет 250 – 500 мг в сутки, однако все не так просто.
Пеницилламин (купренил, артамин) оказывает влияние на разные звенья системы иммунитета. Доза, способная обеспечить лечебный эффект, составляет 250 – 500 мг в сутки, однако все не так просто.
Препарат назначается в индивидуальном порядке по схеме: первые 2 недели пациент «привыкает» к лекарству и принимает его, кстати, только на голодный желудок, по 150 – 200 мг/сут, затем каждые 14 дней доза увеличивается на 300 мг/сут и через 2,5 – 3 месяца достигает своих максимальных значений (1500 – 1800 мг/сут), которые остаются на таком уровне еще 2 месяца, затем в том же порядке она снижается до поддерживающей дозы (300 – 600 мг/сут), которую пациент будет принимать 2 – 3 года.
При лечении D-пеницилламином нужно иметь в виду побочное действие препарата (проблемы с желудком, аутоиммунные реакции, кожная сыпь, падение уровня тромбоцитов и лейкоцитов в ОАК), которое требует пересмотра дозировок, а в некоторых случаях (протеинурия) – полной его отмены. Анализ крови и мочи при проведении антифиброзной терапии производится каждые 2 недели – первые полгода, а затем – раз в месяц.
Противовоспалительное лечение
Противовоспалительная терапия обычно начинается с применения НПВП — нестероидных противовоспалительных средств (диклофенак, кетопрофен, нимесулид, ибупрофен). Позитивного действия можно ожидать от применения при кожной форме и поражении суставов димексида (аппликации).
Гормонотерапия используется в начальной стадии процесса, также на более поздних этапах болезни в случае выраженной воспалительной реакции. Гормональные препараты ни в коей мере не оказывают влияния на развитие фиброза, но в высоких дозах могут приводить к поражению почек, поэтому с гормонами следует проявлять осторожность. Между тем, низкие дозы преднизолона в сочетании с цитостатиками, приносящими иммуносупрессивный эффект, успешно применяют при поражении органов дыхания.
Антибактериальные препараты (полусинтетические пенициллины, макролиды, фторхинолоны) применяют при поражении нижних отделов ЖКТ (кишечник), при этом антибиотики меняют каждый месяц (с целью предупреждения формирования устойчивости микроорганизмов к препаратам). Для защиты верхних отделов ЖКТ, помимо дробного питания, пациенту назначают прокинетики (метоклопрамид, домперидон), ингибиторы протонной помпы (омепразол).
В случае хронического течения полезным будет назначение аминохолиновых лекарственных средств, например, делагила.
Сосудистые препараты

Сосудорасширяющие препараты назначают для уменьшения проявлений синдрома Рейно, улучшения реологических свойств крови и нормализации кровообращения в микроциркуляторном русле. Довольно популярными на сегодняшний день в этом плане признаны антагонисты кальция (верапамил, нифедипин, амлодипин, дилтиазем и др.), среди которых, наверное, самым назначаемым является нифедипин, который значительно уменьшает частоту и длительность эпизодов синдрома Рейно, однако нередко дает побочные эффекты в виде головной боли, головокружения, покраснения кожных покровов лица, тахикардии, отечности ног.
Пролонгированные формы нифедипина (кардипин ретард, кальцигард ретард) отличается от своего предшественника способностью поддерживать более-менее постоянную концентрацию (собственную) и за счет этого препятствовать снижению артериального давления после приема.
Если у пациента обнаружена индивидуальная непереносимость антагонистов кальция или противопоказания к ним — назначаются сосудорасширяющие лекарственные средства из группы α-адреноблокаторов (празозин, дигидроэрготамин, ницерголин).
Включение в терапию антиагрегантов (аспирин) и антикоагулянтнов (варфарин, гепарин) заметно повышает эффективность проводимых лечебных мероприятий.
При отсутствии выраженных изменений со стороны внутренних органов (хроническое течение) пациенту может быть рекомендовано санаторно-курортное лечение (сероводородные и радоновые ванны), при синдроме Рейно – сосудорасширяющие средства (компламин, никотиновая кислота), при значительном поражении кожи – ферментотерапия (лидаза в инъекциях и электрофорез).
Склеродермия у детей
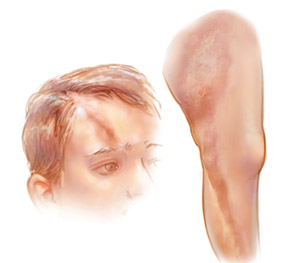 У детей так же, как и у взрослых, возможно развитие обеих форм болезни: крайне редко — системной (генерализованной) и очаговой (бляшечной, линейной). Остаются загадкой и причины, побудившие развитие патологического процесса, однако известны механизмы (иммунный и сосудистый), которые могут развиваться, как порознь, так и совместно. У детей аналогичным образом повреждаются мелкие артерии и капилляры внутренних органов, поражается эндотелий и чувствительные нервы, что с участием вазоактивных веществ оборачивается спазмом, отмечаются иммунные нарушения с преимущественным расстройством клеточного иммунитета, нарушается функция клеток, образующих коллаген (фибробластов).
У детей так же, как и у взрослых, возможно развитие обеих форм болезни: крайне редко — системной (генерализованной) и очаговой (бляшечной, линейной). Остаются загадкой и причины, побудившие развитие патологического процесса, однако известны механизмы (иммунный и сосудистый), которые могут развиваться, как порознь, так и совместно. У детей аналогичным образом повреждаются мелкие артерии и капилляры внутренних органов, поражается эндотелий и чувствительные нервы, что с участием вазоактивных веществ оборачивается спазмом, отмечаются иммунные нарушения с преимущественным расстройством клеточного иммунитета, нарушается функция клеток, образующих коллаген (фибробластов).
Начало развития склеродермии у детей проявляется поражением кожи (эпидермис истончается, зато в дерме накапливается коллаген, утолщая ее), затем в процесс вовлекаются другие органы и системы: страдает пищеварительная система (пищевод и другие отделы ЖКТ), органы дыхания (бронхи, легкие), опорно-двигательный аппарат и мускулатура, а также сердце, почки, печень, щитовидная железа.
Хотя системная склеродермия для детского возраста, в общем-то, не очень характерна и развивается крайне редко, ее не следует полностью исключать или игнорировать. В отношении ССД у детей подозрительны такие симптомы:
- Появление синдрома Рейно и его длительное присутствие (от 2 месяцев до 4 лет);
- Онемение рук, лица и других частей тела;
- Скованность в пальцах рук, изменение их формы;
- Чувство дискомфорта в других суставах;
- Не имеющая причин субфебрильная лихорадка;
- «Необоснованное» снижение веса тела;
- Появление телеангиэктазий, кальцификатов;
- Нарушение функциональной деятельности желудочно-кишечного тракта по причине морфологических изменений (эзофагит, реже – дуодениты, упорные запоры), заболевания сердца (перикардит, миокардит).
Основное лечение склеродермии у детей сводится к применению препаратов, действующих местно (димексид, гепариновая мазь) и назначению иной раз антиагрегантов (аспирин, курантил, нифедипин). Однако прогрессирование процесса не может остановить подобная терапия, поэтому в таких случаях назначают глюкокортикостероиды, D-пеницилламин, цитостатики (метотрексат).
Если «замаячила» такая болезнь
 Прогноз системной склеродермии, в основном, определяет вариант течения болезни и стадия патологического процесса, однако известно: чем больше времени проходит от появления первых симптомов до стадии развернутой клинической картины, тем дольше и лучше проживет пациент. В связи с тем, что данную болезнь все-таки трудно назвать безобидной, возможно, людям, которым может угрожать подобная патология, следует заняться ее профилактикой? Например, в первую очередь врачи рекомендуют уделить больше внимания своему здоровью пациентам, имеющим склонность к вазоспастическим реакциям, кожную форму склеродермии (чтобы болезнь как можно дольше не продвигалась вперед), а также здоровым людям, входящим в группу риска (случаи заболевания соединительной ткани в семье).
Прогноз системной склеродермии, в основном, определяет вариант течения болезни и стадия патологического процесса, однако известно: чем больше времени проходит от появления первых симптомов до стадии развернутой клинической картины, тем дольше и лучше проживет пациент. В связи с тем, что данную болезнь все-таки трудно назвать безобидной, возможно, людям, которым может угрожать подобная патология, следует заняться ее профилактикой? Например, в первую очередь врачи рекомендуют уделить больше внимания своему здоровью пациентам, имеющим склонность к вазоспастическим реакциям, кожную форму склеродермии (чтобы болезнь как можно дольше не продвигалась вперед), а также здоровым людям, входящим в группу риска (случаи заболевания соединительной ткани в семье).
Конечно, предвидеть заранее болезнь, когда полностью отсутствуют хоть какие-то признаки, никак не получится, ведь причины ее точно не установлены. Однако попытаться предотвратить развитие неприятной болезни, коль «светят такие перспективы», наверное, каждому под силу. Для этого нужно: постараться быть подальше от травмоопасных ситуаций, поменьше контактировать с инфекцией, по собственной инициативе не провоцировать воздействие холода, «химии» и вибрации, да и солнцем особенно не увлекаться.
Видео: склеродермия в программе «О самом главном»