Алкогольная кардиомиопатия: развитие, признаки, диагноз, лечение, прогноз
Алкогольная кардиомиопатия — это хроническое заболевание сердечной мышцы (миокарда), развивающееся в течение многолетнего систематического употребления алкогольных напитков. Изменения, происходящие в миокарде на ранних стадиях могут быть обратимыми, но по мере прогрессирования морфо-функциональных патологических процессов становятся необратимыми с развитием тяжелейшей хронической недостаточности.
Содержание
Этиопатогенез
При попадании в организм человека этилового спирта, содержащегося в алкогольных напитках, основной удар по его утилизации берет на себя печень при помощи фермента алкогольдегидрогеназы. Тем не менее, продукты метаболизма спирта, в частности, ацетальдегид, продолжает циркулировать в сосудистом русле, оказывая токсическое воздействие на внутреннюю стенку сосудов и сердца. Именно этим токсичным веществом обусловлен так называемый синдром похмелья, или абстиненция.
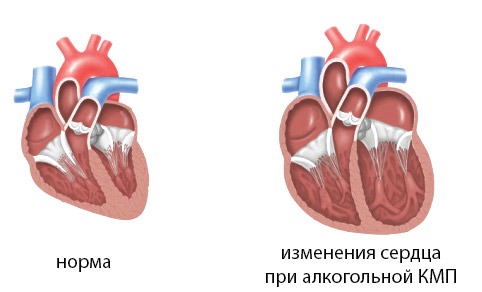
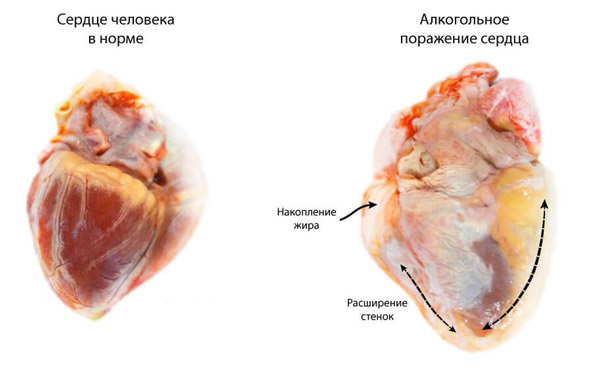
Токсичное влияние алкоголя на сердце обусловлено разрушением клеточных мембран этиловым спиртом и ацеальдегидом. В результате нарушается функционирование клеток сердечной мышцы (миокарда) и внутренней оболочки сердца (эндокарда). Вследствие того, что часть кардиомиоцитов разрушается, в сердце разрастается соединительная ткань, приводящая к тому, что стенка сердца под воздействием кровяного давления растягивается (дилатация), а оставшаяся часть нормальных мышечных волокон гипертрофируется, или увеличивается в размерах с заместительной целью. Такие процессы называются кардиомиопатией, и рано или поздно приводят к развитию хронической сердечной недостаточности, а также к нарушениям сердечного ритма. У некоторых пациентов систематическое употребление алкоголя в течение десятилетий приводит к «изнашиванию» сердца, а у некоторых уже через пять-шесть лет алкоголизма возникают заметные симптомы кардиомиопатии.
Тем не менее, к возникновению алкогольной кардиомиопатии приводит употребление высоких доз этилового спирта, в то время как употребление небольших доз здоровыми людьми считается экспертами ВОЗ сравнительно безвредным. Такая ситуация получила название французского парадокса, потому что именно во Франции принято употреблять бокал сухого вина перед ужином, но французы, по сравнению с россиянами, к примеру, менее страдают от сердечно-сосудистых заболеваний. Разумеется, необходимо учитывать и преморбидный фон пациентов, то есть наличие фоновых заболеваний — ожирение, диабет, гипертония и ишемия. У лиц с вышеперечисленными заболеваниями даже употребление минимальных доз алкоголя (250 мл сухого вина в сутки или 50 мл коньяка в сутки) приводит к формированию кардиомиопатии. Именно поэтому рекомендации ВОЗ по употреблению сухого вина или коньяка в минимальных дозах с «профилактической» целью для предупреждения инфарктов и инсультов в России запрещены, так как менталитет россиянина не позволяет употреблять указанные напитки в минимальном количестве.
Отдельно необходимо отметить вред такого напитка, как пиво. И бутылочные, и разливные напитки несут огромный вред не только для сердечно-сосудистой системы, но и для всего организма в целом. Это связано не только с добавлением в любое пиво токсичного соединения — двухосновного хлорида кобальта, но и с наличием в пиве продуктов шишек хмеля, которые содержат в себе фитоэстрогены — аналоги женских половых гормонов. Этими гормонами обусловлен внешний вид пивного алкоголика — увеличение молочных желез, «пивной» живот, ожирение и плохая кожа и т. д.
Итак, основной причиной развития кардиомиопатии является алкоголизм — многолетнее систематическое или ежедневное употребление как крепких, так и некрепких спиртных напитков.
Видео: о кардиомиопатии на фоне употребления алкоголя
Статистические данные
Согласно проведенным исследованиям, у каждого человека, ежедневно или несколько раз в неделю употребляющего любые спиртные напитки в дозах, превышающих допустимые, развивается алкогольная кардиомиопатия, причем начальная стадия развивается уже спустя три-четыре года от начала алкоголизма.
- 13-23% больных алкоголизмом людей погибают не только от последствий цирроза печени, но и вследствие алкогольной кардиомиопатии.
- Смертность среди алкоголиков очень высока — более половины пациентов погибают в результате тяжелой хронической сердечной недостаточности уже в первые пять-шесть лет от начала ее проявлений.
- В 35% всех случаев алкогольной кардиомиопатии возникает внезапная сердечная смерть пациента.
Симптомы алкогольной кардиомиопатии
Клинические проявления данной патологии могут сильно варьировать у разных пациентов и зависят от стадии развития кардиомиопатии. Чаще у лиц, страдающих алкоголизмом, формируется дилатация камер сердца, нежели гипертрофия мышечной стенки сердца.
1) Стадия функциональных нарушений
Как правило, эта стадия развивается спустя три-четыре года от начала алкоголизма и является потенциально обратимой, но при условии полного отказа от алкоголя навсегда. Клиническая симптоматика еще стерта, и пациент может отмечать только лишь жалобы со стороны сосудистой и нервной систем.
Обычно у пациента отмечаются периодические ощущения перебоев в работе сердца, сопровождающиеся чувством неполноценности вдоха или удушья, повышенная потливость, быстрая утомляемость, похолодание кожи кистей и стоп. Часто бывают головокружения, ощущения заложенности в ушах и нечеткость зрения.
2) Стадия анатомических нарушений
В связи с тем, что все большее количество клеток миокарда повреждается алкоголем и продуктами его распада, в сердце начинает формироваться избыточное количество соединительной ткани (на микроскопическом уровне). Формируется дилатация левого желудочка, так именно эта камера сердца является основной по осуществлению насосной функции сердца.
Постепенно происходит снижение фракции выброса левого желудочка и увеличение размеров сердца. Вследствие увеличения объема крови в левом желудочке левому предсердию все тяжелее проталкивать кровь в желудочек, и это приводит к застою крови в приносящих сосудах (в легочных венах, несущих обогащенную кислородом кровь от легких к левому предсердию). Происходит застой крови в легких, или в малом круге кровообращения. Легочные артерии, отходящие от правого желудочка, в свою очередь, тоже испытывают затруднения, так как в ткани легких, куда они несут венозную кровь, формируется легочная гипертензия. Если рассматривать еще и полые вены, несущие кровь от всех внутренних органов, то в них тоже начинается венозный застой, приводящий к застою крови в печени, почках, в головном мозге и в коже.
Венозному застою принадлежит ведущая роль в появлении основных симптомов кардиомиопатии, таких, как:
- Одышка, сначала при значительных нагрузках, например, ходьба на дальние расстояния или подъем на более высокий этаж по лестнице, затем при ходьбе по дому, а затем и в покое, когда даже элементарные навыки самообслуживания вызывают выраженные приступы одышки;
- Боли в области сердца, обусловленные поражением коронарных артерий, особенно, если у пациента уже имеется ишемическая болезнь сердца;
- Перебои в работе сердца, обусловленные как вполне безобидными нарушениями сердечного ритма (синусовая тахикардия, единичная желудочковая экстрасистолия), так и опасными типами аритмий (мерцательная аритмия, желудочковая тахикардия и др);
- Отеки нижних конечностей, вызванные застоем крови в венозном русле подкожно-жировой клетчатки,
- Увеличение живота в объеме за счет увеличения печени и скопления свободной жидкости в брюшной полости (асцита).
3) Дистрофия миокарда
На поздней, необратимой стадии, формируются дегенеративно-дистрофические изменения в сердечной мышце, что клинически проявляется терминальной стадией сердечной недостаточности и крайне тяжелым состоянием пациента. Как правило, эта стадия развивается спустя четыре-пять лет от начала проявлений, характерных для второй и для третьей стадий.
У пациента развивается постоянная одышка, усугубляющаяся вплоть до эпизодов сердечной астмы и отека легких (острой левожелудочковой сердечной недостаточности), особенно в положении лежа. Поэтому пациент вынужден даже спать полусидя или сидя. Отеки формируются не только на голенях и стопах, но и на лице, на руках, животе, распространяясь на промежность. Живот у пациента большой, тело истощено, а кожа приобретает желтушный оттенок вследствие цирроза печени не только алкогольной, но и кардиальной (сердечной) природы.
В большинстве случаев у пациентов на этой стадии существуют сложные нарушения сердечного ритма и проводимости, усугубляющие течение сердечной недостаточности.
Вследствие нарушения кровообращения в головном мозге вкупе с прямым токсическим воздействием алкоголя на нервную ткань у пациента развивается выраженная энцефалопатия, проявляющаяся значительным снижением когнитивных (мыслительных) функций и практически полным отсутствием критики к своему состоянию.
На этой стадии, даже при условии полного отказа от алкоголя, хроническая сердечная недостаточность прогрессирует, неминуемо приводя к летальному исходу.
Диагностика алкогольной кардиомиопатии
Как правило, пациент с алкогольной кардиомиопатией обращается к врачу тогда, когда у него уже начинаются необратимые процессы в сердце, сопровождающиеся клиническими признаками — одышкой, отеками, перебоями в сердце. Задача врача при этом своевременно диагностировать ранние стадии сердечной недостаточности, а также выявить истинную причину кардиомиопатии, так как многие пациенты умалчивают о факте злоупотребления алкоголем.
Именно поэтому с целью диагностики и одновременного проведения дифференциального диагноза, пациенту после опроса и осмотра назначаются следующие методы исследования:
- ЭКГ — выявляются нарушения сердечного ритма. При их наличии показано проведение суточного мониторирования АД и ЭКГ для уточнения характера и степени нарушения ритма.
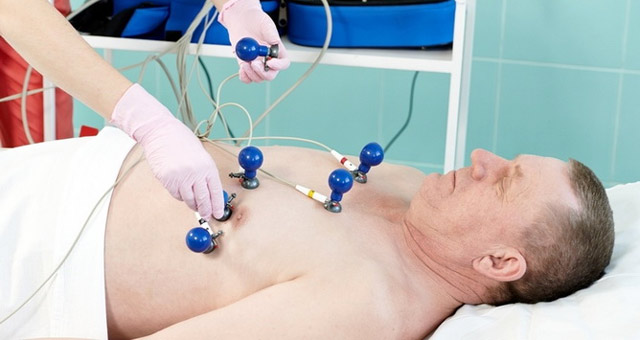
- УЗИ сердца (Эхо-КС или Эхо-КГ) обязательно для исключения таких причин хронической сердечной недостаточности, как пороки сердца, гипертрофия миокарда при гипертонической болезни, постинфарктный или постмиокардитический кардиосклероз и др.
- Рентгенография легких для выявления венозного застоя в малом круге кровообращения или застойной пневмонии.
- Общеклинические анализы крови и общий анализ мочи.
- Биохимический анализ крови.
- УЗИ внутренних органов, в частности, печени и почек.
- УЗИ щитовидной железы вкупе с анализом крови на содержание гормонов щитовидной железы для исключения тиреотоксического влияния на сердце гормонов, вырабатываемых этим органом.
После исключения всех возможных причин, особенно если пациент не отрицает наличие алкоголизма, ему может быть установлен диагноз алкогольной кардиомиопатии или миокардиодистрофии алиментарно-токсической природы (для клиницистов эти термины равнозначны).
Лечение алкогольной кардиомиопатии
Терапия данной патологии направлена, прежде всего, на предупреждение дальнейшего прогрессирования заболевания. Единственным методом лечения в данной ситуации является полный отказ от алкоголя, порой достигаемый кодированием при помощи врача-нарколога. Если терапевт или кардиолог выявляет у пациента алкогольную кардиомиопатию, он должен провести с ним беседу и объяснить, что лечение у нарколога является единственным приемлемым вариантом, которого не нужно бояться или стесняться.

В качестве медикаментозной поддержки пациенту назначаются такие препараты, как ингибиторы АПФ (эналаприл, лизиноприл, периндоприл и многие другие) с кардиопротекторной целью, мочегонные препараты для разгрузки системы кровообращения, а также препараты нитроглицерина для уменьшения венозного застоя в малом круге кровообращения.
Образ жизни

Коррекция образа жизни при алкогольной кардиомиопатии имеет решающее значение для предупреждения развития осложнений и прогрессирования сердечной недостаточности.
Во-первых, пациенту следует правильно питаться. Необходимо исключить чрезмерно жирные и жареные продукты, уменьшить количество соли в пище. В то же время питание должно быть калорийным, а рацион разнообразным. Поэтому необходимо употреблять больше злаковых культур, круп, овощей, фруктов, нежирного мяса и кисломолочных продуктов.
Во-вторых, очень важна двигательная активность, но не чрезмерная. Полезными будут долгие пешие прогулки в лесу или в парке, плавание в бассейне, ходьба на лыжах в умеренном темпе и т.п.
В-третьих, пациенту с кардиомиопатией необходимо спать не менее 8-ми часов в сутки с обязательным дневным отдыхом.
По мере нормализации показателей кровообращения (клинически и по УЗИ сердца), пациенту разрешено вернуться к обычному трудовому режиму.
Осложнения алкогольной кардиомиопатии
Любой человек должен быть осведомлен о том, что зависимость от алкоголя грозит опасными осложнениями. В связи с нарастающей сердечной недостаточностью у пациента часто развиваются тромбоэмболии сосудов легких, головного мозга, артерий нижних конечностей и кишечника. Кроме этого, возможно развитие отека легких, без лечения способного послужить причиной смерти. Отдельно необходимо выделить высокую частоту внезапной сердечной смерти и серьезных нарушений сердечного ритма у лиц, длительно злоупотребляющих алкоголем.
Прогноз
Прогноз на ранних, обратимых, стадиях благоприятный при условии полного отказа от алкоголя. На более поздних стадиях трудовой прогноз неблагоприятный, особенно при наличии имеющихся осложнений, а прогноз для жизни и здоровья сомнительный.
Именно поэтому любой врач, заподозривший в своем пациенте с симптомами хронической сердечной недостаточности зависимость от алкоголя, должен убедить его полностью отказаться от этой пагубной привычки.
Видео: лекция об алкогольной кардиомиопатии