Ревматизм: лечение, симптомы, признаки, причины, осложнения ревматизма суставов и костей в активной и пассивной фазе, классификация и осложнения
Ревматизм – поражение околосуставных тканей, суставов или костей, в основе которого лежит интенсивный воспалительный процесс. Он задевает не только опорно-двигательный аппарат, как думает большинство людей, но и сердечно-сосудистую систему. Другими названиями ревматизма являются болезнь Сокольского-Буйо или острая ревматическая лихорадка.

Очень важно своевременно начать лечение заболевания, поскольку более всего ему подвержены маленькие дети. Патология может привести к весьма серьезным осложнениям, избавиться от которых подчас бывает невозможно.
Содержание
Причины
Причины ревматизма довольно разнообразны, но зачастую болезнь развивается на фоне инфекционных патологических процессов либо после заражения определенными видами болезнетворных микроорганизмов.
Так, если говорить об инфекционной природе заболевания, то воспаление может возникнуть после развития носоглоточной инфекции, вызванной стрептококками.
Когда эти бактерии попадают в организм, они становятся возбудителями:
- тонзиллита;
- фарингита;
- острой ангины и др.
Очень важную роль играет этиология ревматизма. Существует 2 основных пути, которые приводят к развитию ревматизма:
- Стрептококки способны выделять целый ряд токсических ферментов, которые оказывают неблагоприятное воздействие на сердечную мышцу и кровеносные сосуды. Такой патогенез ревматизма чаще всего наблюдается у людей, страдающих от хронических ЛОР-заболеваний, включая голосовые связки (ларингит), миндалины и заднюю стенку горла.
- Некоторые штаммы стрептококка обладают антигенными субстанциями, которые по своей структуре соответствуют субстанциям сердечной мышцы.
Точно определить патогенез ревматизма может исключительно врач после проведения всех диагностических мероприятий, необходимых для установления причин и назначения лечения пациенту.
Факторы риска
Чтобы отследить патогенез заболевания, врач учитывает не только патологические причины развития ревматизма, но также берет во внимание наличие факторов, предрасполагающих к нему.
Одним из таковых является генетическая предрасположенность. Если в семье больного были люди, которые перенесли ревматическое заболевание, этому человеку необходимо быть крайне бдительным и тщательно следить за состоянием своего здоровья.
Еще один распространенный фактор – склонность к развитию аллергических реакций, во время которых иммунная система подвергается активной атаке внешних раздражителей – аллергенов. При этом аллергия может быть вызвана все той же стрептококковой инфекцией, однако роль других раздражителей тоже нельзя преуменьшать.
При проведении клинических исследований, как правило, следы стрептококка не выявляются. Однако аллергический или аутоиммунный процесс, влияющий на развитие ревматизма, еще не до конца изучен, поэтому данная теория не имеет под собой веских оснований.
Симптомы
Чтобы своевременно распознать болезнь, крайне важно понимать, как проявляется суставный ревматизм. Стоит учитывать, что он не является единичным заболеванием.
Как правило, ему сопутствуют и другие патологии, поскольку стрептококки выделяют в кровь довольно большое количество токсических веществ, что не может пройти бесследно.
Первые тревожные симптомы ревматизма суставов далеко не всегда говорят о том, что человек страдает именно от этого заболевания, ведь клиническая картина довольно размыта. Только когда симптоматика усилится либо после того, как пациент перенесет повторную инфекционную патологию, врач сможет определить наличие данного заболевания.
Признаки ревматизма, протекающего в острой форме, проявляются с помощью:
- значительного повышения температуры тела (иногда показатели термометра могут достигать отметки в 40 градусов);
- учащенного пульса;
- ощущения сильного озноба, вызванного лихорадкой;
- повышенного потоотделения;
- резкого упадка сил, усталости;
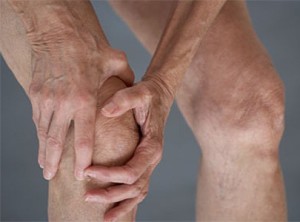
- опухания и болезненности пораженного сустава.
При несвоевременном обращении за медицинской помощью может произойти распространение воспалительного процесса на здоровые суставы. Однако он не вызывает особых изменений в их структуре.
В этом случае ревматизм может проявиться с помощью следующих признаков:
- аритмичности пульса;
- боли за грудиной;
- расширения сердечной мышцы, которое может быть замечено только при инструментальном исследовании грудной клетки;
- шума трения перикарда, свидетельствующего о поражении воспалительным процессом сердца.
Среди специфических способов проявления такой болезни, как ревматизм, следует отметить:
- частые носовые кровотечения;
- розовые эпидермические высыпания, не имеющие четких границ;
- образование ревматических подкожных узлов разных размеров, которые не причиняют дискомфорта или болевых ощущений.
Специфические симптомы, вызванные поражением суставов при ревматизме, появляются спустя несколько дней после развития воспалительного процесса.
Крайне редко у больного могут возникнуть другие недомогания – например, боль в правом подреберье (при поражении печени или желчного пузыря). Подобное отклонение требует особого внимания, поскольку это говорит о тяжелом течении ревматизма, которое представляет серьезную опасность для здоровья человека.
Классификация
Классификация ревматизма включает в себя 3 критерия, согласно которым болезнь разделяют:
- по форме;
- по локализации;
- по степеням тяжести.
По форме
Существует 2 формы ревматизма:
- острая;
- хроническая.
От острого ревматизма страдают в большинстве случаев молодые люди в возрасте до 25 лет. Зачастую причиной патологии становится стрептококковая инфекция.
Особенностью данной формы является то, что ее клиническая картина возникает внезапно, а сама болезнь продолжает стремительно прогрессировать.
Спустя некоторое время, у пациента возникают специфические симптомы в виде:
- ревмокардита;
- артрита или полиартрита;
- кожной сыпи;
- образования узелков на поверхности эпидермиса (крайне редкий симптом).
Самым опасным в данной ситуации является поражение сердечной мышцы – ревмокардит. У каждого четвертого пациента с ревматизмом такое патологическое состояние приводит к развитию приобретенного порока сердца.
При хроническом течении ревматизма происходят частые рецидивы патологии. От приступов болезни страдают не только суставы, но также сердечная мышца. Симптоматика данной формы ревматизма такие же, но они намного меньше выражены.
После первого острого приступа патологии наступает период ремиссии, после чего болезнь может развиться вновь. Вялое течение патологии способно длиться месяцами, а иногда даже и годами.
По локализации
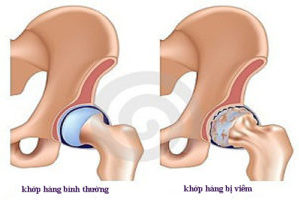
Ревматизм костей или суставов, согласно классификации по локализации очага воспаления, делится на:
- Сердечный (ревмокардит), при котором поражается сердечная мышца. Симптоматика такой патологии может проявляться, а может и не выдавать себя, но разрушительный процесс все равно будет протекать, пусть даже в латентной форме.
- Суставный (ревмополиартрит). Под воздействием стрептококковой инфекции происходит разрушение сумки сустава или же целого хряща.
- Ревматизм, сопровождающийся поражением нервной системы (неврологический тип патологии). Симптоматика патологии может продолжаться на протяжении 4 недель. В период обострения у пациента нервы крайне возбуждены, вследствие чего у него может возникать нервный тик, сопровождающийся подергиванием рук и ног, а также лица. Такие признаки сильно мешают человеку вести привычный образ жизни и заниматься своими делами.
- Легочная форма, для которой характерно развития бронхита, пневмонии, плеврита и других заболеваний бронхолегочной системы.
- Кожный ревматизм, характеризующийся образованием бляшек, узелков или патологических высыпаний на поверхности эпидермиса.
- Офтальмологический тип заболевания всегда комбинируется с классическими проявлениями ревматизма. При данной форме патологии поражается глазная сетчатка, а также другие структуры зрительного органа.
Офтальмологическая форма ревматизма может приводить к частичной потере зрения, поэтому на подобные отклонения необходимо реагировать сразу после проявления первых тревожных симптомов.

По стадиям
Классификация суставного ревматизма также подразумевает выделение определенных фаз патологического процесса. Они разделяются на активную и неактивную фазу.
Активная ревматоидная фаза тоже делится на несколько степеней тяжести:
- первый период – минимальная активность патологии;
- второй период – умеренная активность;
- третий период – высокая активность.
Активная фаза такой патологии, как ревматизм, всегда проявляется яркой симптоматикой. Если таковой не наблюдается, и даже лабораторные исследования не обнаружили патологию, речь идет о неактивной фазе данного заболевания.
Ревматизм в неактивной фазе не делится на стадии – это скрытое заболевание, которое, однако, нельзя считать безопасным.
Постепенно прогрессируя, оно причиняет вред здоровью человека как бы исподтишка, что намного хуже той ситуации, когда человека мучают тахикардия, боли в суставах или сердце и другие неприятные симптомы.
Какой врач лечит ревматизм?
Ревматизм – это заболевание, с которым можно обратиться не к одному конкретному врачу, а сразу к нескольким. Так, направить пациента на исследования может:
- отоларинголог;
- терапевт;
- семейный врач;
- педиатр;
- кардиолог;
- ортопед;
- ревматолог.
Главное – получить точный результат исследований, чтобы назначить препараты, которые вылечивали бы заболевание без последствий для здоровья пациента и возможных осложнений.
Диагностика
Помимо физикального осмотра, лечащий врач обязан назначить пациенту ревмопробы, которые определят степень риска развития патологии либо покажут ее наличие. Другими диагностическими процедурами, необходимыми при подозрении на ревматизм, являются:
- бактериальный посев из зева на выявление стрептококковой инфекции;
- рентгенография легких;
- ЭхоКГ;
- ЭКГ;
- биохимия крови;
- биопсия суставной жидкости (если врач посчитает нужным проведения такого диагностического мероприятия).
Только на основании полученных данных ставится окончательный диагноз и назначается терапия. Если пациент будет неотступно соблюдать все рекомендации лечащего врача, он сможет быть уверенным в эффективности назначенного лечения.
Лечение

Как лечить ревматизм суставов? Медикаментозное лечение требует применения противомикробных и противовоспалительных препаратов. Однако при большом разнообразии симптомов могут потребоваться и другие виды лекарств.
Нередко прибегают к применению гормонов:
- преднизолона;
- триамцинолона.
Среди НПВП особой популярностью пользуются:
- Диклофенак.
- Ибупрофен.
- Индометацин и др.
Чем лечить ревматизм, если в патологический процесс была вовлечена нервная система? При таких условиях целесообразным является применение иммунодепрессантов:
- Гидроксихлорохина.
- Азатиоприна.
- Хлорохина.
- Хлорбутина и др.
Если ревматизм стал следствием инфекционных ЛОР-заболеваний, то проводится антибиотикотерапия. Применяются препараты пенициллинового ряда (Бициллин, Ампициллин, Амоксициллин и др.).
Однако она носит вспомогательный характер, поэтому все рекомендации лечащего врача относительно использования других медикаментозных средств должны быть соблюдены.
Стоит учитывать, что лечение ревматизма суставов должно осуществляться исключительно в условиях стационара. Такой подход поможет лечащему врачу подкорректировать схему терапии, если возникнет такая необходимость.
Народные средства
Многие пациенты задаются вопросом, как вылечить ревматизм с помощью народных средств, и возможно ли это вообще? Однако применять рецепты из арсенала нетрадиционной медицины стоит только в качестве вспомогательного терапевтического подхода. Если лечить ими суставной или любой другой вид ревматизма, то эффекта придется ждать довольно долго.
Отличные результаты показывают травяные отвары:
- 4-5 г цветочных корзинок полыни цитварной засыпать в термос и залить 1,5 стакана кипятка. Настоять в течение 2,5 часов – и средство готово к применению. Использовать его нужно наружно, протирая больные места. Отвар предназначен для снятия болевого синдрома при ревматизме и невралгии.
- Стакан сушеных цветков клевера залить литром кипятка и настаивать в течение 2-3 часов. Готовое средство профильтровать и использовать для ванн. После принятия 12-14 ванн курс терапии можно прервать либо полностью прекратить.
- 12-15 г сухих листьев зверобоя продырявленного залить 800 мл кипятка, настоять 2-3 часа и процедить. Настой предназначен для перорального приема. Пить нужно по трети стакана трижды на дню до принятия пищи. Средство применяют при ревматизме и запущенной подагре.
Когда ревматизм переходит в фазу ремиссии, не стоит прерывать лечение народными средствами. Оно поможет поддерживать иммунную систему организма и предотвратить рецидив заболевания.
Профилактика

Чтобы не допустить развития ревматизма, необходимо:
- своевременно лечить ЛОР-заболевания;
- проводить сеансы закаливания;
- улучшить условия проживания и работы (или учебы – у детей).
Для предотвращения рецидивов следует проводить профилактический прием антибактериальных и противовоспалительных препаратов. Однако такие процедуры проводятся только под контролем лечащего врача.
Может ли ревматизм приводить к инвалидности?
Пациент может получить инвалидность после перенесенного или стремительно прогрессирующего хронического ревматизма, если у него развился порок сердца, миокардиосклероз с СН стадии 1Б и выше, или бронхиальная астма.
Осложнения и опасные последствия
Осложнения ревматизма могут быть непредсказуемыми и довольно серьезными. К ним относят:
- хронизацию патологического процесса;
- развитие пороков сердца;
- развитие хронической сердечной недостаточности;
- тромбоэмболические нарушения;
- ишемическую болезнь сердца;
- развитие воспалительных процессов в сердечной мышце.
Чтобы не спровоцировать возникновение подобных осложнений суставного ревматизма, соблюдайте правила профилактики.
Никогда не пренебрегайте возможностью пройти дополнительные медицинские обследования, ведь чем раньше будет обнаружена болезнь, тем более быстрым и эффективным будет ее лечение.