Атеросклероз аорты — брюшной и грудной (сердца): симптомы и лечение
Атеросклероз аорты представляет собой хронический непрерывно прогрессирующий патологический процесс, возникающий на фоне нарушения метаболизма белков и липидов и проявляющийся жировыми отложениями в стенке сосуда.
Заболеваемость атеросклерозом постоянно растет. Все чаще он обнаруживается у относительно молодых людей, но основную массу пациентов с такой патологией составляют лица мужского пола, переступившие 50-летний рубеж. У женщин заболевание проявляется позже, после менопаузы, что связано с особенностями гормонального фона.
Точная причина атеросклероза по-прежнему неясна, споры относительно происхождения заболевания продолжаются, а теорий возникновения патологии все еще несколько. Выделены факторы риска атеросклероза, которые не могут быть изменены — мужской пол, пожилой возраст, наследственная предрасположенность, а также другие причины, зависящие исключительно от образа жизни — неправильное питание, вредные привычки, недостаток двигательной активности.
Способствуют возникновению и прогрессированию атеросклероза аорты и других сосудов сопутствующие заболевания — сахарный диабет, гипертензия, нарушения метаболизма липидов, ожирение. Знание причин, которые могут усугублять течение атеросклероза, важно для своевременной профилактики его прогрессирования и предупреждения опасных осложнений.
Поражение сосудистой стенки проходит в несколько стадий:
- В период, когда анализ крови показывает лишь дисбаланс липидных фракций крови, под внутренней оболочкой аорты начинают откладываться холестерин, триглицериды, липопротеиды. Этому способствует постоянная травматизация интимы потоком крови, особенно, в местах отхождения крупных артериальных ветвей.
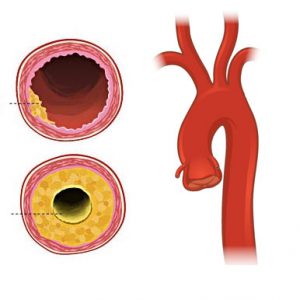
- Жировые отложения провоцируют местный воспалительный процесс, деструкцию элементов стенки сосуда, а в ответ на это разрастается соединительная ткань. Жировое пятно уплотняется, возвышается над поверхностью сосудистой стенки и приобретает вид бляшки.
- Атеросклеротические бляшки в аорте могут разрываться, пропитываться солями кальция, покрываться тромботическими наложениями. Эти процессы происходят непрерывно, и за очередным склерозом рано или поздно следует разрыв новых бляшек и местный тромбоз.
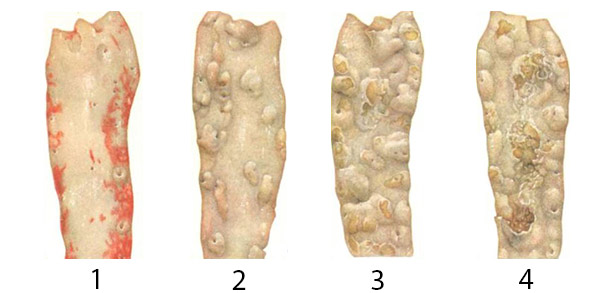
поражение сосудистой стенки при атеросклерозе аорты: 1 — липоидное набухание, 2 — фиброзные изменения и незначительный кальциноз, 3 — выраженный кальциноз, 4 — изъязвление сосудистой стенки
Проявления атеросклероза аорты
Атеросклеротические изменения наиболее часто прослеживаются в брюшном и грудном отделах сосуда, а также отходящих от них артериальных магистралях — почечных, брыжеечных, подвздошных, коронарных артериях.
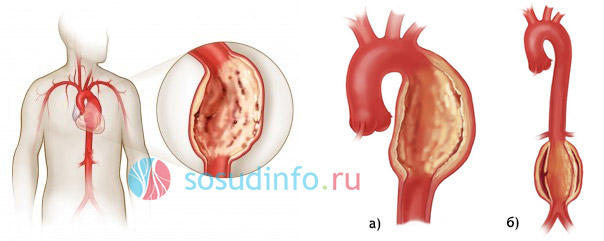
а) атеросклероз грудного отдела аорты и б) брюшного отдела аорты
В зависимости от проявлений заболевания выделяют:
- доклиническую стадию;
- клинически выраженный период.
При бессимптомном течении атеросклероза аорты на расстройства жирового обмена указывают лабораторные показатели — увеличение холестерина и липопротеидов сыворотки крови, однако пациент не предъявляет никаких жалоб и чувствует себя хорошо. По мере разрастания жировых отложений, происходит все более выраженное сужение просвета сосуда, и когда оно достигает половины, появляется симптоматика атеросклероза в виде нарушения артериальной трофики.
Клинический период атеросклероза имеет три последовательные стадии:
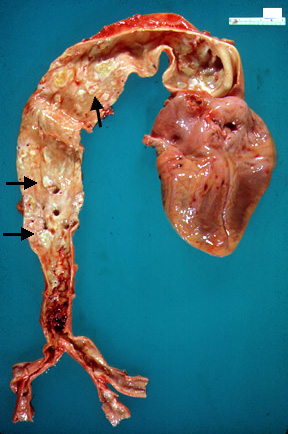
- Стадия ишемии, связанная с недостаточным притоком артериальной крови;
- Тромбонекротические изменения в органах по причине локальной обструкции сосуда тромбом на фоне разрыва бляшки;
- Фиброзная стадия, когда на фоне хронической ишемии в органах, кровоснабжаемых пораженной артерией, происходит разрастание соединительной ткани.
Атеросклероз аорты ввиду ее большого диаметра длительно протекает бессимптомно, но часть пациентов испытывают такие его признаки, как:
- Колебания артериального давления;
- Слабость, быстрая утомляемость, снижение устойчивости к физическим нагрузкам;
- Сердцебиения.
Рост бляшек в дуге аорты и восходящей ее части рано или поздно приводит к нарушению коронарного кровотока. В сосудах сердца тоже появляются жировые отложения, что сопровождается рядом характерным симптомов. Снижение эластичности аорты вызывает повышение в ней давления, как следствие — перегрузка левого желудочка и его гипертрофия, развитие стойкой артериальной гипертонии с вторичными изменениями в артериях более мелкого калибра.
Стадия ишемии ярко выражена при поражении коронарных артерий и лежит в основе ишемической болезни сердца. Клиническим проявлением этой стадии атеросклероза считается стенокардия. Если в сосудах сердца произойдет тромбоз, то в миокарде наступят некротические изменения — инфаркт сердечной мышцы. Усугубление недостаточности кровотока провоцирует склеротические процессы — развивается кардиосклероз.
Атеросклероз аорты сердца, под которым пациенты часто подразумевают поражение восходящего отдела сосуда, дуги и коронарных ветвей, проявляется цереброваскулярной патологией и ишемической болезнью сердца.
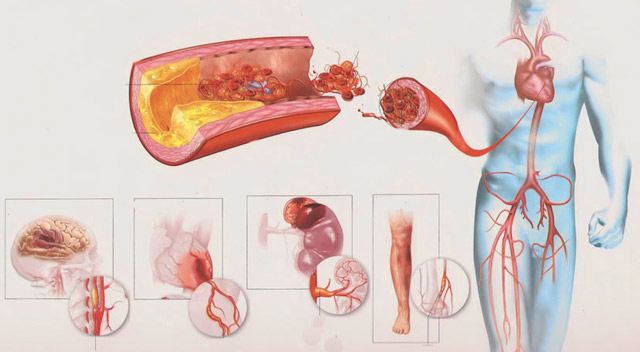
Аналогичным образом параллельно с атеросклерозом аорты развивается атеросклероз и в других сосудах. Например, поражение артерий ног, распространяющееся из брюшной аорты на подвздошные артерии, вызывает синдром перемежающейся хромоты с болью и нарушением трофики тканей конечностей, а при полной обструкции артерии возникнет гангрена.
Атеросклероз брыжеечных сосудов лежит в основе хронической ишемии кишечника с болями в животе, крайняя степень заболевания — инфаркт кишечника. Поражение почечных сосудов способствует нарастанию хронической почечной недостаточности.
Атеросклероз церебральных сосудов вызывает симптомы хронической ишемии мозга, которую в клинике обозначают как дисциркуляторная энцефалопатия. Ишемическая стадия со временем способна привести к слабоумию, а тромбонекротические изменения вызывают инфаркт мозга (инсульт). Поражение дуги аорты распространяется на сосуды шеи, грозит тромбоэмболическим синдромом, инсультами и проявляется упорной головной болью, приступами головокружения, снижением памяти, интеллектуальных способностей.
распространение атеросклероза дуги аорты на сосуды, питающие мозг
Поскольку аорта является крупным сосудом, имеющим довольно широкий просвет, то длительное время растущие в ее стенке жировые отложения могут никак себя не проявлять. Даже в запущенной стадии процесса пациент может не предъявлять никаких жалоб. Поражение может быть обнаружено при наличии распространенного патологического процесса в ветвях, отходящих от аорты к сердцу, голове и другим органам.
- Аорта брюшной полости отдает на своем протяжении крупные артериальные стволы к органам живота, почкам, которые также неминуемо оказываются «втянутыми» в патологический процесс. Наличие бляшек в местах ветвления аорты обусловлено завихрениями тока крови и хронической травмой внутреннего слоя артерии. Таким образом, жировое отложение на стенке брюшной или грудной аорты может увеличиваться вдоль сосуда и распространяться на другие артериальные ветви.
- Атеросклероз грудного отдела аорты проявляется болями ишемического характера — жгучие в загрудинной области, отдающие в спину, руки, верхнюю часть живота. Такая боль может продолжаться длительно, до нескольких дней, то уменьшаясь, то вновь усиливаясь, что отличает ее от стенокардитической. В то же время, сочетанное поражение грудной аорты и коронарных сосудов вызывает и приступы стенокардии, и аорталгии у одного и того же пациента.
Атеросклероз брюшной аорты вызывает нарушение кровообращения в органах живота. Пациенты при этом испытывают болезненность неопределенной локализации, вздутие живота, нарушения стула (чаще запоры). Боль может мигрировать из одной части живота в другую, усиливаться после приема пищи, однако четкой связи с пищеварением не имеет.
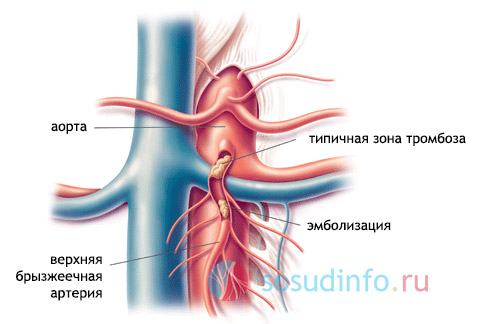 Вовлечение в патологический процесс крупных мезентериальных артерий, несущих кровь к кишечнику, ведет к приступам абдоминальных болей в эпигастрии, околопупочной зоне, расстройству пищеварения, а прием пищи усиливает болезненность. Боль может продолжаться несколько минут или даже 2-3 часа, при этом вздувается живот, возникает отрыжка, увеличивается артериальное давление, учащается пульс. Со временем запоры сменяются диареей, а в каловых массах можно увидеть непереваренные жировые включения.
Вовлечение в патологический процесс крупных мезентериальных артерий, несущих кровь к кишечнику, ведет к приступам абдоминальных болей в эпигастрии, околопупочной зоне, расстройству пищеварения, а прием пищи усиливает болезненность. Боль может продолжаться несколько минут или даже 2-3 часа, при этом вздувается живот, возникает отрыжка, увеличивается артериальное давление, учащается пульс. Со временем запоры сменяются диареей, а в каловых массах можно увидеть непереваренные жировые включения.
Поражение сосудов, питающих ноги, а также места деления брюшной аорты на подвздошные артерии, вызывает ишемические изменения в тканях конечностей, что проявляется чувством онемения, слабости в ногах, отеками, похолоданием и бледностью кожи, болями в икроножных мышцах. В тяжелой стадии атеросклероза появляются некрозы, трофические язвы голеней и пальцев. При поражении брюшного отдела аорты страдает половая сфера вплоть до импотенции, нарушения мочеиспускания.
Атеросклероз брюшного отдела аорты с вовлечением почечных артерий ведет к развитию вторичной почечной гипертонии, изменяется анализ мочи — в нем обнаруживаются белок, клетки крови, слущенный эпителий канальцев. Двутосторонее поражение артерий почек сопровождается злокачественной, плохо поддающейся лечению, вторичной гипертонией.
Очень опасным проявлением атеросклероза аорты может стать аневризма дуги аорты, ее грудной или брюшной части, которая представляет собой выпячивание сосудистой стенки в зоне деструкции жировыми отложениями. Расслаивающая аневризма — прямое следствие атеросклеротического процесса, когда бляшки, разорвавшись, вызывают проникновение крови, тромботических масс, жировых скоплений вглубь сосудистой стенки с расслоением и разволокнением ее структур.
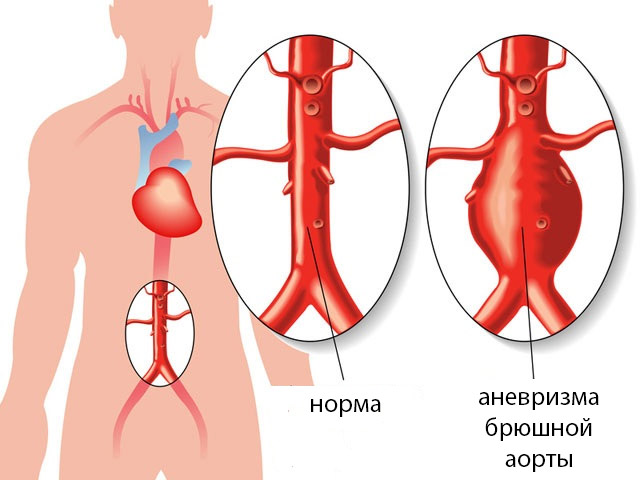
Расслоение аневризмы несет очень высокий риск разрыва аорты, который сопровождается симптомами шока с резкой гипотонией, признаками острой почечной, сердечной недостаточности, сильнейшей болью в животе, грудной клетке. Больной в считанные минуты теряет сознание, бледнеет, у него учащается пульс, падает артериальное давление.
Атеросклероз аорты чреват серьезными осложнениями, среди которых — острая или хроническая недостаточность артериального кровоснабжения органов. Прогрессирующее сужение просвета аорты и отходящих от нее сосудов вызывает ишемически-дистрофические процессы, заканчивающиеся атрофией и склерозом паренхимы внутренних органов. Возможны тромбоэмболии ветвей аорты с инфарктами в органах.
Диагноз атеросклероза аорты устанавливается после выяснения симптоматики патологии, наличия предрасполагающих факторов, общего осмотра, а также на основании данных обследований — липидный спектр, аортография. Поражение ветвей аорты определяют с помощью УЗИ, ангиографии, реовазографии.
Лечение атеросклероза аорты
Лечение атеросклероза должно быть комплексным, направленным на все звенья патогенеза заболевания и факторы риска. Оно включает:
- Немедикаментозное воздействие;
- Лекарственную терапию;
- Хирургические операции.
Немедикаментозное воздействие — первейший шаг, который должен предпринять сам пациент с атеросклерозом любой локализации. Оно включает коррекцию питания, нормализацию массы тела, повышение физической активности, отказ от вредных привычек — исключение курения и употребления алкоголя. Физическая активность и борьба с гиподинамией будут полезны для нормализации обменных процессов и веса тела пациента.
Важнейшим мероприятием при атеросклерозе считается диета, которая подразумевает уменьшение калорийности употребляемой пищи, минимальное количество животных жиров, увеличение доли клетчатки и растительных масел.
Многим больным диетическое питание дается сложно, ведь предыдущие десятилетия не было необходимости считать калории и себе в чем-то отказывать, а многие просто привыкли жарить на жире картошку и котлеты, класть на бутерброд толстый слой масла и сыпать в чай три ложки сахара.
В этой связи, диета зачастую представляется чем-то нереальным, пациентам кажется, что есть попросту нечего — выбор продуктов ограничен, равно как и способы их приготовления. Однако это совсем не так при правильном подходе к вопросам питания.

Исследования показывают, что только посредством нормализации питания возможно снизить общую концентрацию холестерина крови примерно на 10-15%, а риск смерти от острой сердечной патологии — почти наполовину при условии соблюдения диеты и отказа от курения. Однако статистика также утверждает, что при наличии признаков атеросклероза положительный результат возможен только при дополнительной медикаментозной терапии.
Итак, основные принципы питания при атеросклерозе:
- Сведение к минимуму доли продуктов, содержащих животные жиры — сливочное масло, маргарин, жирный сыр, свинина, майонез, яйца;
- Увеличение количества растительных масел, рыбы, нежирных сортов мяса (птица, кролик), морепродуктов;
- Употребление большого количества овощей, фруктов, злаков;
- Уменьшение количества соли в еде;
- Исключение из рациона выпечки и кондитерских изделий, сладких газированных напитков, фаст-фуда;
- Приготовление пищи на пару, путем тушения, отваривания, запекания вместо жарки, гриля.
Медикаментозная терапия включает назначение:
 Никотиновой кислоты и ее производных — уменьшают холестерин и триглицериды в крови, увеличивают концентрацию антиатерогенных фракций липопротеидов, противопоказаны при патологии печени;
Никотиновой кислоты и ее производных — уменьшают холестерин и триглицериды в крови, увеличивают концентрацию антиатерогенных фракций липопротеидов, противопоказаны при патологии печени;- Фибратов — уменьшают образование эндогенных жиров;
- Секвестрантов желчных кислот — удаляют из кишечника желчные кислоты, участвующие во всасывании жиров, снижая содержание их в клетках;
- Статинов — самая эффективная группа антиатеросклеротических препаратов, способствующая снижению продукции холестерина.
Препараты для лечения атеросклероза применяются чуть более полувека. За это время были проведены крупные исследования, целью которых было определение безопасности лекарств, их побочного действия и эффективности в отношении атеросклероза. Эти исследования подтвердили, что медикаментозная терапия способствует снижению холестерина примерно на 10%, что сопровождается более низкой смертностью от ишемической болезни сердца и ее осложнений.
В то же время, негативные побочные эффекты, плохая переносимость пациентами, серьезные риски для больных с патологией печени (в особенности, при приеме фибратов) не позволяли широко назначать препараты от атеросклероза. Все изменилось с момента появления липостатинов, которые и по сей день остаются наиболее часто назначаемыми при атеросклерозе лекарствами. Применяются ловастатин и правастатин, получаемые из грибков, симвастатин — полусинтетический препарат, и также синтетические флувастатин, аторвастатин и розувастатин.
Статины способны снизить атерогенные фракции липопротеидов более чем вдвое, также уменьшается общий холестерин и повышаются высокоплотные липопротеины. Препараты последних поколений способствуют снижению концентрации триглицеридов в сыворотке крови.
Важным свойством статинов считается не только нормализация жирового обмена и снижение риска сердечно-сосудистой патологии, но и уменьшение смертности среди принимающих их пациентов с установленным диагнозом атеросклероза, ИБС, гиперхолестеринемии практически на треть, что благоприятно сказывается на прогнозе заболевания. Также препараты этой группы очень эффективны в отношении снижения риска смерти от патологии сердца у больных с гипертонией.
Помимо своей эффективности, статины в ряде исследований доказали безопасность для длительного многолетнего приема пациентами с уже имеющимися сосудистыми изменениями, ишемией сердца, диабетом и гипертонией. Они обычно хорошо переносятся больными, не нарушая привычный образ жизни.
Показанием к применению гиполипидемических средств считаются диагностированная ишемическая болезнь сердца, атеросклероз сосудов любой локализации, вызывающий клинические проявления, дислипидемия при высоком артериальном давлении, курении, пожилом возрасте, увеличивающих риск осложнений болезней сердца и сосудов.
Применение статинов должно осуществляться под строгим контролем концентрации холестерина в крови, при этом для больных с ишемической болезнью сердца необходимой считается такая доза статинов, при приеме которой общий холестерин не превысит 5 ммоль/л. В некоторых случаях врачи вынуждены назначать максимально возможные дозы препаратов.
Считается, что статины безопасны и относительно редко дают негативные побочные эффекты. Самым частым побочным действием препаратов этой группы является влияние на функцию печени, что выражается в возрастании ферментов АСТ и АЛТ в крови. Чем больше доза препарата, тем выше его токсичность относительно печеночных клеток. Вместе с тем, такое побочное действие — зачастую лишь лабораторный симптом, исчезающий после отмены препарата и не проявляющийся клинически.
Сочетание статинов с другими антиатеросклеротическими средствами может привести с поражению мышц вплоть до их разрушения, а также к недостаточности почек. Чтобы исключить вероятные побочные действия, врач должен строго подбирать необходимые дозировки препаратов, а также направлять пациента 1-2 раза каждые полгода на биохимический анализ крови с определением АСТ, АЛТ, КФК (последний — при болях в мышцах).
Значимым недостатком статинов считается высокая стоимость оригинальных препаратов, по причине которой не каждый больной может себе позволить многолетнее лечение. Выходом из ситуации стали так называемые дженерики — идентичные по составу и химической формуле действующего вещества лекарства, производимые другими фармкомпаниями. В частности, симвастол стоит вдвое дешевле оригинального симвастатина при такой же эффективности.
Для борьбы с атеросклерозом назначаются:
- Симвастатин (симвастол) от 10 мг ежедневно;
- Розувастатин — до 40 мг;
- Аторвастатин — начальная доза 10 мг, максимальная суточная — 80 мг;
- Флувастатин — от 20 до 40 мг;
- Холестирамин, колестипол — в несколько приемов одновременно с едой или соком;
- Пробукол — по 0,5 г дважды в сутки во время еды;
- Эссенциале форте, эссенцикапс — 1 капсула 3 раза в день, курс 2-3 месяца.
Лечить атеросклероз аорты можно и хирургически. Операция показана при запущенных стадиях патологии с риском тромбоэмболических осложнений, при развивающейся ишемии в органах, которые кровоснабжаются от пораженной заболеванием аорты.
Хирургическим лечением при атеросклерозе аорты являются стентирование, протезирование и шунтирование. Первый способ считается малоинвазивным и чаще применяется в отношении пациентов молодого возраста.
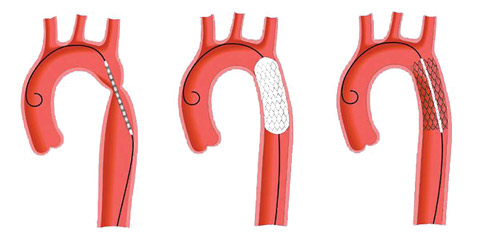
стентирование аорты
При выраженном атеросклерозе проводят протезирование, при котором пораженная часть сосуда удаляется, а вместо нее вшивается протез из синтетических материалов. Протез может быть в виде полой трубки или развилки, заменяющей пораженную часть сосуда.
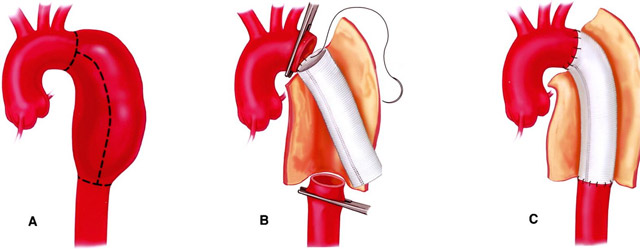
протезирование атеросклеротически-аневризматического участка аорты
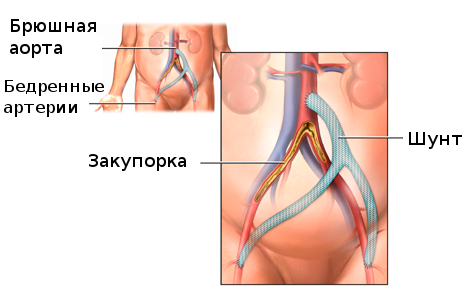
Шунтирование — крайняя мера, когда стентирование уже не показано по причине распространенного атеросклеротического поражения, а протезирование невозможно выполнить из технических соображений, сложностей доступа и отсутствия протезов. Шунтирование применяется для создания обходного пути кровоснабжения сердца (аорто-коронарное шунтирование), нижних конечностей (аорто-бедренное шунтирование) непосредственно из аорты.
Народные средства также очень популярны для лечения атеросклероза. Сразу же стоит отметить, что никакие травы или продукты питания не устранят уже имеющиеся жиро-белковые отложения, поэтому обещания очистить сосуды народными методами — скорее фантастика.
Наибольшей популярностью среди народных средств борьбы с атеросклерозом пользуются настои из клевера, боярышника, хвои с лимоном. Многие пациенты увлекаются чесноком, смешанным с медом, которые призваны очищать сосуды от липидных бляшек.
Нетрадиционная медицина имеет право на существование и при атеросклерозе, но только в сочетании с лечением, назначенным врачом и под четким его контролем. Перед применением конкретного рецепта нужно выяснить у специалиста, будет ли он безопасен и целесообразен для конкретного больного.