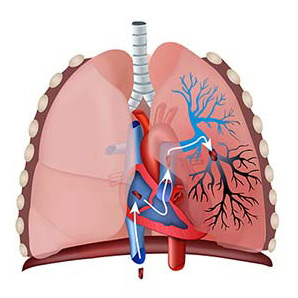
ТЭЛА, тромбоэмболия легочной артерии: лечение, симптомы
Облегчение и радость после плановой операции, проведенной лучшими специалистами на самом высоком уровне, в один миг может обернуться несчастьем. Пациента, который шел на поправку и строил самые смелые планы на будущее, вдруг не стало. Убитым горе родственникам врачи, употребляя незнакомое слово «ТЭЛА», доходчиво объяснили, что оторвался тромб и закрыл легочную артерию.
Состояние после операции – не единственная причина тромбоэмболии легочной артерии.
Тромбы, образованные в кровеносном русле и до поры до времени прикрепленные к стенкам сосудов, в любой момент могут отрываться и создавать препятствия току крови в легочном стволе и ветвях легочной артерии, а также других венозных и артериальных сосудах организма, удерживая риск развития ситуации, которую мы называем тромбоэмболией.
Содержание
Основное о страшном осложнении
Тромбоэмболия легочной артерии или ТЭЛА – внезапно возникающее осложнение острого венозного тромбоза глубоких и поверхностных вен, собирающих кровь из различных органов человеческого организма. Чаще патологический процесс, создающий условия повышенного тромбообразования, касается венозных сосудов нижних конечностей. Однако в большинстве случаев эмболия заявит о себе раньше, чем проявятся симптомы тромбоза, она – всегда внезапно возникающее состояние.
К закупорке легочного ствола (или ветвей ЛА) предрасполагают не только длительно протекающие хронические процессы, но и временные трудности, испытываемые системой кровообращения в различные периоды жизни (травмы, оперативные вмешательства, беременность и роды…).
Некоторые люди воспринимают тромбоэмболию легочной артерии как всегда смертельную болезнь. Это действительно опасное для жизни состояние, тем не менее, протекает оно не всегда одинаково, имея три варианта течения:
- Молниеносная (сверхострая) тромбоэмболия – раздумывать не дает, пациент может отправиться в мир иной за 10 минут;
- Острая форма – отпускает для срочного тромболитического лечения до суток;
- Подострая (рецидивирующая) ТЭЛА – характерна слабая выраженность клинических проявлений и постепенное развитие процесса (инфаркты легких).
Кроме этого, основные симптомы ТЭЛА (сильная одышка, внезапно возникшая, посинение кожных покровов, боль в груди, тахикардия, падение артериального давления) не всегда ярко выражены. Нередко больные просто отмечают боль в правом подреберье, обусловленную венозным застоем и растяжением капсулы печени, общемозговые нарушения, вызванные падением АД и развитием гипоксии, почечный синдром, а кашель и кровохарканье, характерные для ТЭЛА, могут задерживаться и появляться лишь спустя несколько дней (подострое течение). А вот повышение температуры тела может наблюдаться с первых часов болезни.
Учитывая непостоянство клинических проявлений, различные варианты течения и формы тяжести, а также особую склонность этого заболевания к маскировке под другую патологию, ТЭЛА требует более детального рассмотрения (симптомы и синдромы, характерные для нее). Однако прежде чем приступить к изучению этого опасного заболевания, каждый человек, не имеющий медицинского образования, но ставший свидетелем развития легочной эмболии, должен знать и помнить, что самая первая и неотложная помощь больному заключается в вызове бригады медиков.
Видео: медицинская анимация механизмов ТЭЛА
Когда нужно бояться эмболии?
Серьезное сосудистое поражение, которое нередко (50%) становится причиной смерти пациента — тромбоэмболия легочной артерии, занимает треть от числа всех тромбозов и эмболий. Женскому населению планеты заболевание грозит в 2 раза чаще (беременность, прием гормональных противозачаточных средств), чем мужчинам, немаловажное значение имеет вес и возраст человека, образ жизни, а также привычки и пищевые пристрастия.
Легочная тромбоэмболия всегда требует неотложной помощи (медицинской!) и срочной госпитализации в стационар — надежды на «авось» в случае эмболизации легочной артерии просто быть не может. Остановившаяся на каком-то участке легкого кровь, создает «мертвую зону», оставляя без кровоснабжения, а, стало быть, без питания, дыхательную систему, которая быстро начинает испытывать страдания – легкие спадаются, бронхи суживаются.
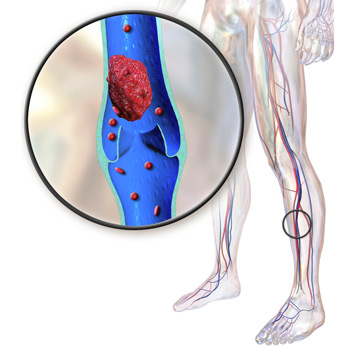
Главный эмбологенный материал и виновник ТЭЛА – тромботическая масса, оторвавшаяся от места образования и пустившаяся «гулять» в кровотоке. Причиной ТЭЛА и всех других тромбоэмболий считают состояния, создающие условия для повышенного образования тромбов, ну а саму эмболию – их осложнением. В связи с этим, причины излишнего образования тромбов и развития тромбозов нужно искать, прежде всего, в той патологии, которая протекает с повреждением сосудистых стенок, с замедлением тока крови по кровеносному руслу (застойная недостаточность), с нарушением свертываемости крови (гиперкоагуляция):
- Заболевания сосудов ног (облитерирующий атеросклероз, тромбангиит, варикозное расширение вен нижних конечностей) – венозный застой, весьма способствующий образованию тромбов, чаще других (до 80%) вносит свою лепту в развитие тромбоэмболии;
- Артериальная гипертензия;
- Сахарный диабет (от этой болезни ожидать можно чего угодно);
- Болезни сердца (пороки, эндокардиты, аритмии);
- Повышенная вязкость крови (полицитемия, миеломная болезнь, серповидно-клеточная анемия);
- Онкологическая патология;
- Сдавление опухолью сосудистого пучка;
- Кавернозные гемангиомы огромных размеров (застой крови в них);
- Нарушения в системе гемостаза (повышение концентрации фибриногена при беременности и после родов, гиперкоагуляция как защитная реакция при переломах, вывихах, ушибах мягких тканей, ожогах и др.);
- Хирургические операции (особенно, сосудистые и гинекологические);
- Постельный режим после операции или других состояний, требующих длительного покоя (вынужденное горизонтальное положение способствует замедлению тока крови и предрасполагает к образованию тромбов);
- Токсические вещества, вырабатываемые в организме (холестерин — фракция ЛПНП, токсины микробов, иммунные комплексы), или поступающие извне (в том числе, компоненты табачного дыма);
- Инфекции;
- Ионизирующее излучение;
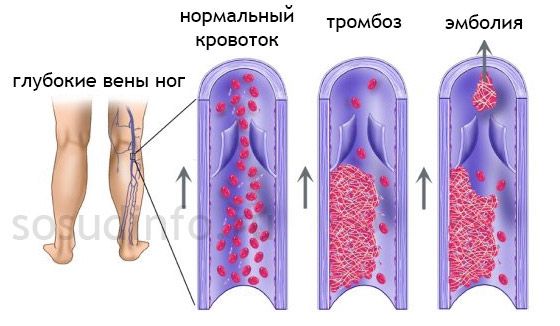
Львиную долю среди поставщиков тромбов в легочную артерию составляют венозные сосуды ног. Застой в венах нижних конечностей, нарушение структурного строения сосудистых стенок, сгущение крови провоцирует скопление эритроцитов в отдельных местах (будущий красный тромб) и превращает сосуды ног в фабрику, производящую ненужные и очень опасные для организма сгустки, которые создают риск отрыва и закупорки легочной артерии. Между тем, не всегда эти процессы обусловлены какой-то тяжелой патологией: образ жизни, профессиональная деятельность, вредные привычки (курение!), беременность, применение оральных контрацептивов – эти факторы играют далеко не последнюю роль в развитии опасной патологии.
Чем старше человек, тем больше у него «перспектив» получить ТЭЛА. Это объясняется возрастанием частоты патологических состояний при старении организма (система кровообращения страдает в первую очередь), у людей, перешагнувших 50-60-летний рубеж. Например, перелом шейки бедра, который очень часто преследует пожилой возраст, для десятой части пострадавших заканчивается массивной тромбоэмболией. У людей после 50 лет всякие травмы, состояния после операции всегда чреваты осложнением в виде тромбоэмболии (по статистике более 20% пострадавших имеют такой риск).
Откуда приходит тромб?
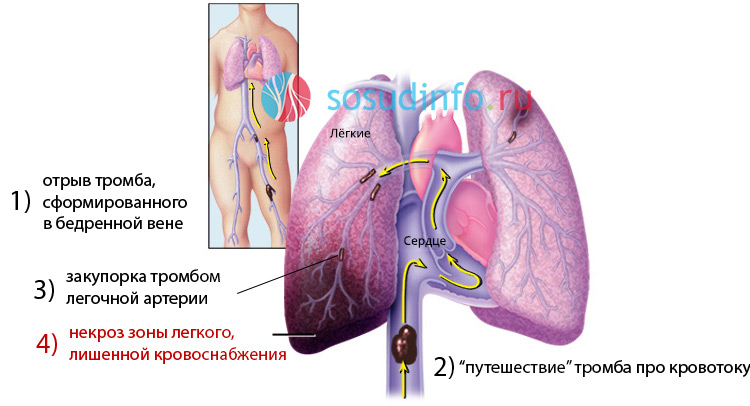
Чаще всего ТЭЛА рассматривается как результат эмболии тромботическими массами, пришедшими из других мест. В первую очередь источником массивной тромбоэмболии ЛА, которая в большинстве случаев становится причиной смерти, видят в развитии тромботического процесса:
 В сосудах нижних конечностей и тазовых органов. Не следует, однако, путать тромбоэмболию, обусловленную приходом красного тромба из венозных сосудов ног (ТЭЛА — осложнение острого венозного тромбоза) с закупоркой артериальных сосудов нижних конечностей, например, окклюзией бедренной артерии. Бедренная артерия, конечно, может быть источником эмболии, которая возникнет ниже тромбоза, а плотные образования, вызывающие ТЭЛА, поднимаются из вен ног вверх (где легкие, а где ноги?);
В сосудах нижних конечностей и тазовых органов. Не следует, однако, путать тромбоэмболию, обусловленную приходом красного тромба из венозных сосудов ног (ТЭЛА — осложнение острого венозного тромбоза) с закупоркой артериальных сосудов нижних конечностей, например, окклюзией бедренной артерии. Бедренная артерия, конечно, может быть источником эмболии, которая возникнет ниже тромбоза, а плотные образования, вызывающие ТЭЛА, поднимаются из вен ног вверх (где легкие, а где ноги?);- В системах верхней и нижней полой вены.
- Намного реже тромботический процесс локализуется в правых отделах сердца или сосудах рук.
Поэтому понятно, что наличие в «арсенале» пациента эмбологенного венозного тромбоза ног, тромбофлебита и другой патологии, сопровождающейся образованием тромботических масс, создает риск развития такого грозного осложнения как тромбоэмболия и становится его причиной, когда сгусток оторвется от места прикрепления и начнет мигрировать, то есть, станет потенциальной «пробкой для сосуда» (эмбол).
В иных (довольно редких) случаях легочная артерия сама может стать местом образования тромбов — тогда говорят о развитии первичного тромбоза. Он берет свое начало непосредственно в ветвях легочной артерии, но малым участком не ограничивается, а стремится захватить основной ствол, формируя симптоматику легочного сердца. К местному тромбозу ЛА могут приводить происходящие в данной зоне изменения сосудистых стенок воспалительного, атеросклеротического, дистрофического характера.
А вдруг само пройдет?

Тромботические массы, перекрыв движение крови в легочном сосуде, могут провоцировать активное образование тромбов вокруг эмбола. Как быстро этот объект оформится и каково будет его поведение – зависит от соотношения факторов свертывания и фибринолитической системы, то есть, процесс может пойти по одному из двух путей:
- При преобладании активности факторов коагуляции, эмбол будет стремиться прочно «прирасти» к эндотелию. Между тем, нельзя сказать, что этот процесс всегда необратим. В иных случаях возможно рассасывание (уменьшение объема тромба) и восстановление кровотока (реканализация). Если такое событие происходит, то его можно ожидать через 2-3 недели от начала болезни.
- Высокая активность фибринолиза, напротив, будет способствовать быстрейшему растворению тромба и полному освобождению просвета сосуда для прохождения крови.
Безусловно, тяжесть патологического процесса и его исход будет зависеть и от того, какой размер имеют эмболы и какое их количество прибыло в легочную артерию. Маленькая эмболизирующая частица, застрявшая где-то в мелкой ветви ЛА, может не давать каких-то особых симптомов и существенно не изменять состояние пациента. Другое дело – крупное плотное образование, закрывшее большой сосуд и выключившее значительную часть артериального русла из кровообращения, скорее всего, вызовет развитие бурной клинической картины и может стать причиной смерти больного. Данные факторы легли в основу классификации тромбоэмболии легочной артерии по клиническим проявлениям, где различают:
- Немассивную (или малую) тромбоэмболию — из строя выходит не более 30% объема артериального русла, симптомы могут отсутствовать, хотя при выключении 25% уже отмечаются нарушения гемодинамики (умеренная гипертензия в ЛА);
- Более выраженную (субмассивную) закупорку с выключением от 25 до 50% объема – тогда уже явно прослеживаются симптомы правожелудочковой недостаточности;
- Массивную ТЭЛА – в кровообращении не участвует более половины (50 – 75%) просвета, за чем следует резкое снижение сердечного выброса, системная артериальная гипотензия и развитие шока.
От 10 до 70% (по мнению разных авторов) тромбоэмболии легочной артерии сопутствует инфаркт легкого. Это происходит в случаях, когда страдают долевые и сегментарные ветви. Развитие инфаркта, скорее всего, будет идти около 3 дней, а окончательное оформление данного процесса состоится приблизительно через неделю.
Что можно ожидать от инфаркта легкого – наперед сказать сложно:
- При мелких инфарктах возможен лизис и обратное развитие;
- Присоединение инфекции грозит развитием пневмонии (инфаркт-пневмония);
- Если сам эмбол окажется инфицированным, то в зоне закупорки может пойти воспаление и развиться абсцесс, который рано или поздно прорвется в плевру;
- Обширный инфаркт легкого способен создать условия для образования каверн;
- В редких случаях за инфарктом легких следует такое осложнение, как пневмоторакс.
У некоторых пациентов, перенесших инфаркт легкого, развивается специфическая иммунологическая реакция, аналогичная синдрому Дресслера, которым нередко осложняется инфаркт миокарда. В таких случаях частая рецидивирующая пневмония очень пугает пациентов, поскольку ошибочно воспринимается ими как повторение эмболии легочной артерии.
Скрываясь под маской
Разнообразие симптомов можно попробовать выстроить в ряд, однако это не значит, что все они в одинаковой мере будут присутствовать у одного больного:
- Тахикардия (частота пульса зависит от формы и течения болезни – от 100 уд/мин до выраженной тахикардии);
- Болевой синдром. Интенсивность боли, как ее распространенность и продолжительность, очень варьирует: от неприятных ощущений до разрывающей нестерпимой боли за грудиной, указывающей на эмболию в стволе, или кинжальной боли, разливающейся по грудной клетке и напоминающей инфаркт миокарда. В иных случаях, когда закрываются только мелкие ветви легочной артерии, болевые ощущения могут завуалироваться, например, расстройством желудочно-кишечного тракта или вовсе отсутствовать. Продолжительность болевого синдрома колеблется от минут до часов;
- Нарушение дыхания (от нехватки воздуха до одышки), влажные хрипы;
- Кашель, кровохарканье (более поздние симптомы, характерны для стадии инфаркта легкого);
- Температура тела поднимается сразу (в первые часы) после окклюзии и сопровождает болезнь от 2 дней до 2 недель;
- Цианоз – симптом чаще сопровождающий массивную и субмассивную формы. Цвет кожных покровов может быть бледным, иметь пепельный оттенок или доходить до чугунного цвета (лицо, шея);
- Снижение артериального давления, возможно развитие коллапса, причем, чем ниже АД, тем более массивное поражение можно заподозрить;
- Обморок, возможно развитие судорог и коматозного состояния;
- Резкое наполнение кровью и выбухание вен шеи, положительный венный пульс – симптомы, характерные для синдрома «острого легочного сердца», выявляются при тяжелой форме ТЭЛА.
Симптомы ТЭЛА, находясь в зависимости от глубины гемодинамических нарушений и страдания кровотока, могут иметь различную степень выраженности и складываться в синдромы, которые могут присутствовать у больного поодиночке или скопом.
Наиболее часто наблюдаемый синдром острой дыхательной недостаточности (ОДН), как правило, начинается без предупреждения страданием дыхания разной степени выраженности. В зависимости от формы ТЭЛА нарушение дыхательной деятельности может представлять собой не столько одышку, сколько просто недостаток воздуха. При эмболии мелких ветвей легочной артерии эпизод ничем не мотивированной одышки может закончиться за несколько минут.
Не характерно для ТЭЛА и шумное дыхание, чаще отмечается «тихая одышка». В иных случаях наблюдается редкое, прерывистое дыхание, которое может указывать на начавшиеся цереброваскулярные нарушения.

Сердечно-сосудистые синдромы, которые характеризуется присутствием симптомов разных недостаточностей: коронарной, цереброваскулярной, системной сосудистой или «острого легочного сердца». В эту группу входят: синдром острой сосудистой недостаточности (падение артериального давления, коллапс), циркуляторный шок, который обычно развивается при массивном варианте ТЭЛА и проявляется тяжелой артериальной гипоксией.
Абдоминальный синдром очень сильно напоминает острое заболевание верхних отделов желудочно-кишечного тракта:
- Резкое увеличение печени;
- Интенсивная боль «где-то в области печени» (под правым ребром);
- Отрыжка, икота, рвота;
- Вздутие живота.
Церебральный синдром возникает на фоне острой недостаточности кровообращения в сосудах головного мозга. Затруднение кровотока (а при тяжелой форме – отек мозга) определяет формирование очаговых преходящих или общемозговых нарушений. У пожилых пациентов ТЭЛА может дебютировать обмороком, чем вводить в заблуждение врача и ставить перед ним вопрос: какой же синдром первичный?
Синдром «острого легочного сердца». Этот синдром из-за его бурного проявления можно распознать уже на первых минутах болезни. Трудно поддающийся подсчету пульс, мгновенно посиневшая верхняя часть туловища (лицо, шея, руки и другие кожные покровы, обычно скрытые под одеждой), набухшие шейные вены – признаки, не оставляющие сомнений в сложности ситуации.
У пятой части пациентов на первых порах ТЭЛА успешно «примеряет на себя» маску острой коронарной недостаточности, которой, кстати, впоследствии (в большинстве случаев) она и осложняется, или «маскируется» под другую, весьма распространенную ныне и отличающуюся внезапностью сердечную болезнь – инфаркт миокарда.
Перечисляя все признаки ТЭЛА, поневоле можно прийти к выводу, что все они не являются специфичными, поэтому из них следует выделить главные: внезапность, одышка, тахикардия, боль в грудной клетке.
Сколько кому отмеряно…
Клинические проявления, возникающие в ходе патологического процесса, определяют тяжесть состояния пациента, которая, в свою очередь, составляет основу клинической классификации ТЭЛА. Таким образом, выделяют три формы тяжести состояния больного при тромбоэмболии легочной артерии:
- Тяжелая форма характеризуется максимальной выраженностью и массой клинических проявлений. Как правило, тяжелая форма имеет сверхострое течение, поэтому очень быстро (за 10 минут) может от потери сознания и судорог привести человека к состоянию клинической смерти;
- Среднетяжелая форма совпадает с острым течением процесса и характеризуется не такой драматичностью, как молниеносная форма, но, вместе с тем, требует максимальной собранности при оказании неотложной помощи. На то, что у человека случилась катастрофа, может натолкнуть ряд симптомов: сочетание одышки с тахипноэ, учащенный пульс, некритичное (пока) снижение артериального давления, сильная боль в груди и правом подреберье, цианоз (синюшность) губ и крыльев носа на фоне общей бледности лица.
- Легкая форма легочной тромбоэмболии с рецидивирующим течением отличается не таким стремительным развитием событий. Эмболия, затрагивающая мелкие ветви, проявляется вяло, создает сходство с другой хронической патологией, поэтому рецидивирующий вариант можно принять за что угодно (обострение бронхолегочных болезней, хроническая сердечная недостаточность). Однако при этом не следует забывать, что легкая ТЭЛА может быть прелюдией к тяжелой форме с молниеносным течением, поэтому лечение должно быть своевременным и адекватным.
Диаграмма: доли числа тромбоэмболий, недиагностируемых случаев, бессимптомных форм и летальных исходов

Нередко от больных, перенесших ТЭЛА, можно услышать, что у них «нашли хроническую тромбоэмболию». Скорее всего, пациенты имеют в виду легкую форму болезни с рецидивирующим течением, которая характеризуется появлением периодически возникающих приступов одышки с головокружением, непродолжительных болевых ощущений в грудной клетке и умеренной тахикардии (обычно до 100 уд/мин). В редких случаях возможна кратковременная потеря сознания. Как правило, больные с такой формой ТЭЛА рекомендации получили еще при ее дебюте: до конца жизни они должны находиться под наблюдением врача и постоянно принимать тромболитическое лечение. Кроме того, от рецидивирующей формы и самой можно ожидать различных нехороших дел: легочная ткань замещается соединительной (пневмосклероз), повышается давление в легочном круге (легочная гипертензия), развивается эмфизема легких и сердечная недостаточность.
Первым делом — экстренный вызов
Главная задача родственников или других людей, по воле случая оказавшихся рядом с больным – уметь быстро и толково объяснить суть вызова, чтобы на другом конце провода диспетчер понял: время не терпит. Больного нужно просто уложить, слегка приподняв головной конец, но не пытаться его переодеть или привести в чувство далекими от медицины методами.

Что случилось – попробует разобраться врач прибывшей на срочный вызов бригады скорой помощи, проведя первичную диагностику, в которую входят:
- Анамнез: внезапность клинических проявлений и наличие факторов риска (возраст, хроническая сердечно-сосудистая и бронхолегочная патология, злокачественные новообразования, флеботромбоз нижних конечностей, травмы, состояние после операции, длительное пребывание на постельном режиме и др.);
- Осмотр: цвет кожных покровов (бледные с сероватым оттенком), характер дыхания (одышка), измерение пульса (учащен) и артериального давления (пониженное);
- Аускультация — акцент и раздвоение II тона над легочной артерией, у некоторых пациентов отмечается III тон (правожелудочковый патологический), шум трения плевры;
- ЭКГ – острая перегрузка правого сердца, блокада правой ножки пучка Гиса.
Неотложную помощь оказывает бригада медиков. Конечно, лучше, если она окажется специализированной, в противном случае (молниеносный и острый вариант ТЭЛА), линейной бригаде придется вызывать более оснащенную «подмогу». Алгоритм ее действий зависит от формы болезни и состояния пациента, но однозначно – никто, кроме квалифицированных медработников, не должен (и не вправе):
- Купировать болевой синдром с использованием наркотических и других сильнодействующих препаратов (а при ТЭЛА в этом есть необходимость);
- Вводить антикоагулянты, гормональные и антиаритмические средства.
Кроме этого, при легочной тромбоэмболии не исключается вероятность наступления клинической смерти, поэтому реанимационные мероприятия должны быть не только своевременными, но и эффективными.
После проведения необходимых мероприятий (обезболивание, выведение из состояния шока, купирования приступа острой дыхательной недостаточности) пациента доставляют в больницу. И только на носилках, даже если в его состоянии наметился значительный прогресс. Сообщив с помощью имеющихся в распоряжении средств связи (рация, телефон), что больной с подозрением на ТЭЛА находится в пути, медики «скорой» уже не будут терять время на оформление его в приемном покое – пациент, уложенный на каталку, проследует прямо в палату, где его будут ждать врачи, готовые немедленно приступить к спасению жизни.
Анализ крови, рентген и другое…
Условия стационара, безусловно, позволяют провести и более широкие диагностические мероприятия. Больному быстро берут анализы (общий анализ крови, коагулограмма). Очень хорошо, если лабораторная служба лечебного учреждения обладает возможностью проводить определение уровня D-димера — довольно информативного лабораторного теста, назначаемого при диагностике тромбозов и тромбоэмболий.
Инструментальная диагностика ТЭЛА включает:
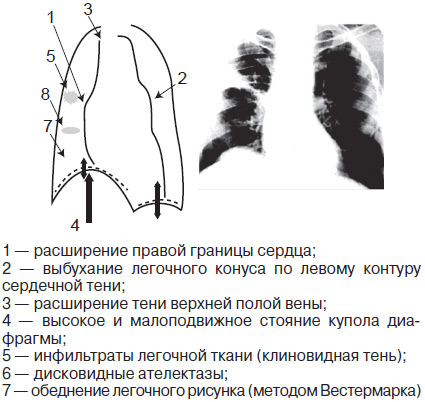
рентген-признаки ТЭЛА (фото: ННЦ «Институт кардиологии Н.Д. Стражеско»)
Электрокардиограмму (отмечает степень страдания отделов сердца);
- R-графию грудной клетки (по состоянию корней легких и интенсивности сосудистого рисунка определяет зону эмболии, выявляет развитие плеврита или пневмонии);
- Радионуклидное исследование (позволяет найти, где именно застрял тромб, уточняет зону поражения);
- Ангиопульмонографию (дает возможность четко обозначить зону эмболии, а, кроме этого, позволяет измерять давление в правом сердце и локально вводить антикоагулянты или тромболитики);
- Компьютерную томографию (обнаруживает расположение тромба, участки ишемии).
Безусловно, только хорошо оснащенные специализированные клиники могут позволить себе выбирать наиболее оптимальные методы исследования, остальные используют те, которыми располагают (ЭКГ, R-графия), однако это не дает основания думать, что больной останется без помощи. При необходимости он в срочном порядке будет переведен в специализированный стационар.
Лечение без промедления
Врач, помимо спасения жизни человека, пострадавшего от ТЭЛА, ставит себе еще одну важную задачу — максимально восстановить сосудистое русло. Конечно, сделать «как было» очень сложно, но эскулапы надежды не теряют.
К лечению тромбоэмболии легочной артерии в больнице приступают немедленно, но обдуманно, стремясь как можно раньше добиться улучшения состояния пациента, ведь от этого зависят дальнейшие перспективы.
Первое место в числе лечебных мероприятий принадлежит тромболитической терапии — больному назначают фибринолитические средства: стрептокиназу, тканевой активатор плазминогена, урокиназу, стрептазу, а также антикоагулянты прямого (гепарин, фраксипарин) и непрямого действия (фенилин, варфарин). Кроме основного лечения, проводят поддерживающую и симптоматическую терапию (сердечные гликозиды, антиаритмические препараты, спазмолитики, витамины).
Если причиной эмбалогенного тромбоза стало варикозное расширение вен нижних конечностей, то, в качестве профилактики повторных эпизодов, целесообразно провести чрескожную имплантацию зонтичного фильтра в нижнюю полую вену.
Что касается хирургического лечения — тромбэктомии, известной как операция Тренделенбурга и выполняемой при массивных закупорках легочного ствола и главных ветвей ЛА, то она сопряжена с определенными трудностями. Во-первых, от начала болезни до момента операции должно пройти немного времени, во-вторых, вмешательство проводится в условиях искусственного кровообращения, а, в-третьих, понятно, что такие методы лечения требует не только мастерства медиков, но и хорошего оснащения клиники.
Между тем, надеясь на лечение, больные и их родственники должны знать, что 1 и 2 степень тяжести дает неплохие шансы на жизнь, а вот массивная эмболия с тяжелым течением, к сожалению, нередко становится причиной смерти, если своевременно (!) не будет проведено тромболитическое и хирургическое лечение.
Рекомендации на оставшуюся жизнь
Больные, пережившие ТЭЛА, рекомендации получают при выписке из стационара. Это – пожизненное тромболитическое лечение, подобранное в индивидуальном порядке. Хирургическая профилактика заключается в установлении клипс, фильтров, наложение П-образных швов на нижнюю полую вену и др.
Пациенты, которые уже входят в группу риска (заболевания сосудов ног, другая сосудистая патология, болезни сердца, нарушения системы гемостаза), как правило, уже знают о возможных осложнениях основных заболеваний, поэтому проходят необходимое обследование и профилактическое лечение.
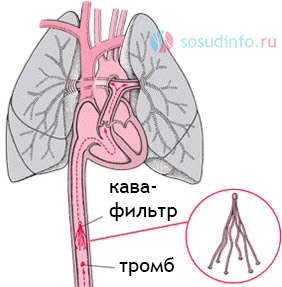
установка кава-фильтра — один из эффективных методов предотвращения ТЭЛА
Обычно прислушиваются к советам врача и беременные женщины, хотя находящиеся вне этого состояния и принимающие оральные контрацептивы, не всегда берут во внимание побочные эффекты препаратов.
Отдельную группу составляют люди, которые, не жалуясь на плохое самочувствие, но имея лишний вес, возраст за 50, большой стаж курения, продолжают вести привычный образ жизни и думать, что им ничего не грозит, они ничего не хотят слушать о ТЭЛА, рекомендации не воспринимают, вредные привычки не бросают, на диету не садятся….
Мы не может дать какой-то один универсальный совет для всех людей, которые боятся легочной тромбоэмболии. Носить ли компрессионный трикотаж? Принимать ли антикоагулянты и тромболитики? Устанавливать ли кава-фильтры? Все эти вопросы нужно решать, отталкиваясь от основной патологии, которая может стать причиной повышенного тромбообразования и отрыва сгустка. Хотелось бы, чтобы каждый читатель сам задумался: «А нет ли у меня предпосылок к этому опасному осложнению?». И пошел к врачу…